はじめに
放射線科の医者と整形外科の医者が腰椎にナンバーリングする際に、お互いの意見がかみ合わないことがしばしばあることは世界中で見られる日常茶飯事な現象である。そしてあってはならないことであるが、高位(手術の場所)を誤って腰椎の手術をされたという患者も決して少なくない(毎年必ず起こっている)。おもしろいことに、これだけ問題にされている腰椎の高位診断のミスを、まともに研究し、それをなくそうとする動きがない。今回私は腰椎の破格について全年代において調査をした。すると今までの医学的知識では腰椎の高位が診断できないことを発見した。腰仙部の破格はこれまでの教科書に掲載されていた割合よりもはるかに多く、しかも移行椎が各種存在する(これについては追加報告する)。おそらくこれまでの常識では、高位診断のミスはめったに起こらないと認識していたことだろう。しかしながら実際は、はじめから完全に誤診しているにもかかわらず、誤診していることさえもわからずに治療が進められているケースが多いと推測する。
要約
2011/1/25から2012/1/24までの1年間に来院した41歳から46歳の86名患者の腰椎の単純XPを調査した。腰仙椎のナンバーリングは仙椎に開いている左右4対の仙骨孔と中心にある仙骨裂孔を下から数えて行く方法で行った。すると約4分の1にあたる23名という高い割合で移行椎が存在しており、これらの中には従来の方法では全く高位診断ができない症例があることがわかった。今後は以下に提唱する計測法で高位診断を行うことを勧める(完璧ではないが)。そうでなければ診断ミスの多発は防ぐことができないだろう。移行椎の存在を予測する
まず腰仙部移行椎をにおわせる第一印象の特徴がある。それは第5腰椎の位置が高いというもの。私はそれをHigh L5と呼んでいる。位置が高いというのは両腸骨の上端を結んだライン(Jacoby Line)よりも高い位置にL5があることを言う。私はHigh L5の定義を「Jacoby LineにL5の棘突起が重なる、または少しでも接触するもの」とした。以下に図示する。と今回規定して調査を行った。しかし、その後、腰仙部の生体力学的な研究を行った結果、Jacoby line を基準とすることが不適切であることが判明した。正確には力学的な基準線であるSIB lineを基準にすべきである。SIB線よりも高い位置にあるL5のことをL5高位と認識する。この研究はそれ以前のものなので若干正確さに欠けるがあしからず。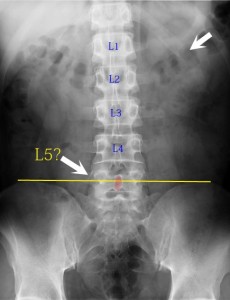
この図が示すように黄色のラインにL5の棘突起が重なっている場合を「High L5」とする。これをL5とする古典的な根拠は
- 1、第12肋骨を認識する(白の矢印、上)
- 2、肋骨のない一つ下の腰椎をL1とする
- 3、そこからナンバーリングして5つ目がL5
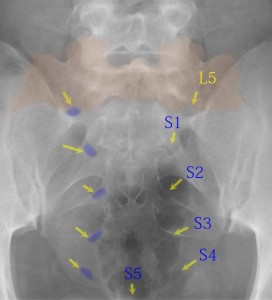
この図は同様の症例の仙骨部の拡大である。注意深く仙骨孔を同定していく。黄色の矢印が仙骨孔で右にのみ青で着色した。この仙骨孔から出るであろう神経根にナンバーリングすると、最上部がL5でなければつじつまが合わない。ということは薄くオレンジで示したS1に見える部分は、実際はL5である。L5が仙椎化を起こしたAnomalyであるという診断がつく。ではL1に見えた椎体は、実際は第12胸椎だと高位診断がつく。よって当初L5に見えた椎体はL4であることが判明する。
側面XPではS1 Lordosisが特異的
同症例の側面XPを示す。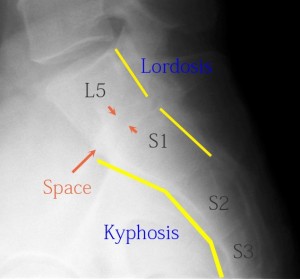
仙骨は通常S1からS5そして尾骨も含めKyphosis(後弯)となる。しかし本症例のように仙椎が6つある(最上部はL5と思われる)場合、最上部の椎体はLordosis(前弯)となる。(自験例ではLordosis率100%)。そしてよく見るとL5/S1にはスペースがある。残念なことにこのXPでは尾骨まで撮影出来ていない。通常腰椎の撮影では尾骨までフィルムの範囲を広げること少ないので仙椎が6つあることを確認することができない場合が多い。したがって今後、腰仙部の移行椎が疑わしい場合は尾骨まで含めるように撮影しなければならない。そうでなければ高位診断も誤診する。
症例2:41歳女性の腰仙部移行椎 次の症例もまたL4をL5と誤診する例である。写真には患者の右手が映っており、当診療所のずさんな撮影が見てとれる(放射線技師が不在)。不幸中の幸いで、そのずさんさがゆえに腰椎撮影にもかかわらず尾骨までしっかり映っている。
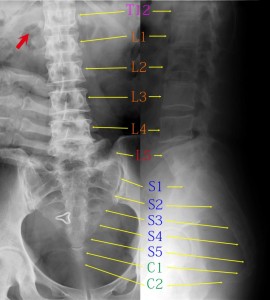
本症例でも常識的にはT12をL1と読んでしまうためにほぼ誤診が必発する。しかし尾骨から順番に下から数えて行くと先ほどL1と読んでいた椎体はT12だとわかる。赤の矢印に示したがT12には肋骨遺残が見てとれる。しかしたいへんまぎらわしい。この症例でも「High L5」「S1 Lordosis」の二つが認められる。
つまりこの二つのサインがあるのなら「High L5」ではなく、その椎体はL4であると疑わなければならない。たった今まで誰もそういうことに気づいていなかったわけであるから、恐ろしいことに高位診断ミスは世界中で起こっていたことがわかる。この症例は珍しい稀症例ではない。なぜなら1年間に来院した腰椎疾患患者のうち4分の1の患者に腰仙部移行椎が認められたのである。高位診断があいまいな例は想像以上に多い。これまで想像以上に誤診が多かったと思われる。
L5仙椎化の臨床的意義
L5に仙椎化が起こるとL5/S1間はLordosisのままで固定されているのと同じ意味を持つ。これによる弊害はL4/5の椎間関節、椎間板、靭帯の劣化が急速に進行するということ。生まれつきL4/5は脆弱であり重労働への就労、スポーツ選手などには不向きであるということ。さらにS1以下の仙骨神経はL5/S1間がLordosis固定のためにこの場所でクランク型に折れ曲がり、神経炎が発症しやすいと思われる。また二分脊椎と同様、神経根の奇形や硬膜管の異常もわずかなものも含めると必発と思われる。よってS1以下の神経根症状(馬尾症状)が正常な人よりも発症率が高まると思われる。このことについても現在研究を進めている。破格と腰椎疾患の関連性
これまで破格は臨床的意義が少ないと思われていた。しかし、目を皿のようにして細かく破格を調査すると41歳から46歳の年代の調査では、ほぼ正常と思われる者が86名中24名しかいなかった(変性疾患は正常とカウントしている)。誇張した言い方をすると生まれつきのなんらかの脊椎異常が原因で腰椎疾患を持つと思われる症例の割合が72.1%(ここでは側弯症も含めている)となる。これについては各年代別に破格について現在調査中であり、追加報告する。が、現時点でさえ、腰椎疾患の多くはベースに先天性のものがあると言わざるを得ない。今後の報告には幼児の腰椎も併せて報告し、先天疾患との関連を明らかにしていく。86例の移行椎調査結果
対象:2011/1/25から2012/1/24までの1年間に来院した41歳から46歳の86名- 1、High L5の症例数35/86例(41.2%)
- 2、High L5 35例中
- 3、S1 Lordosis調査
- 4、A群(High L5+移行椎(-)群)12例の仙骨形態異常調査
- 5、B,C群(移行椎(+)群)23例のL5/S1 Fusionの調査
- 6、胸腰椎移椎(+)High L5(-)例 (腰椎がL6まであるように見える例)
- 7、B,C群23例(High L5+S1 Lordosis)の胸腰椎移行椎の調査
調査結果考察
1年間365日間に訪れた全腰椎疾患患者のXPを調査した(41歳~46歳の年齢帯)。年齢帯については特別な意味はない。人数的に多い年齢帯であり、かつあまり変形が進行していない年代を調査した。その結果High L5を有する症例の60%以上にL5の仙椎化(Sacralization)が認められることが判明した。つまり、High L5(第5腰椎がJacoby Lineよりも高い位置に存在する)症例の60%は実はL4を高い位置にあるL5と高位の誤診をしていたことが判明した。これは正確にはHigh L5の定義にあてはまらない。そしてHigh L5+S1 Lorodosisの症例では全例(100.0%)でL5 Sacralization(仙骨化の意味)が認められたという驚愕の結果となった。この全23例は腰椎XP正面写真で腰椎の高位診断が不可能。そして側面写真で高位診断が可能であったものが4例(17.4%)しかなく、82.6%の症例が腰椎単純XPの側面でも正面でも判別不能であることがわかった。
このうち、胸腰椎移行部の移行椎が(-)の者は1例しかいない。つまり腰仙部移行椎が存在する症例はほぼ全例に胸腰椎移行椎が存在すると考えられる。胸腰椎移行椎単独の症例は腰椎が6つあるように見えるが、そういう症例4例と腰仙+胸腰部移行椎合併の23例を併せると27/86例(31.3%)が肋骨のあるなしで高位診断ができないことが判明した。
この事実は数々ある整形外科の教科書を根本から修正しなければならない結果を生む。すなわちL4すべりL5すべり症、L4/5椎間板ヘルニアなど、その高位の疫学が根本的に間違っている可能性が少なからず存在するからだ。解剖学では坐骨神経のネットワークの形態が(大腿神経がL2,3,4から構成される率が90%であるなどの疫学が根本的に間違っている可能性も秘めている)間違っていることを考える。
どちらにしても、数分間読影しただけでは判別できないような、高位診断が大変困難な症例が86例中23例(26.7%)にも上るということを真摯に受け止めなければならない。これは今後、様々な整形外科治療指針を塗り替えなければならないほどの事実である。
仙椎の腰椎化についての考察
また、蛇足ではあるが仙椎の腰椎化は86名中0名であるという事実は重く受け止めなければならない。というのも、腰椎があたかも6つあるように見える症例は決して少なくないがそれは胸腰椎移行部の高位診断ミスからきていると思われるからだ。腰椎が6つに見えるのはS1がLumbarlization(腰椎化の意味)を起こしたという以前の考えは間違いである可能性が高い。むしろ、真にS1が腰椎化を起こすのならL5の位置がJacoby Lineよりも高い位置に来る。よって今回の調査でHigh L5+腰仙部移行椎(-)であったA群が発生学的にS1 Lumbarlizationの予備軍ではないかと思われる。そしてそれを示唆するようにHigh L5単独の12症例のうち5例が仙骨の形態異常(ストレートやロードシス)を伴っていた。
アホか。肋骨の定義は?胸椎の定義は?下から数えてレベルを決める事は常識的には行わない。独学でものを語ることを否定する訳ではないが、不勉強にも程がある。
不勉強なのはあなたです。机上の空論をいいなさんな。臨床現場では実際には腰椎を下から数え、そして間違った高位を手術してしまうというミスが日常茶飯事で起こっているのです。それをあなたは知らないのか? よって本来は椎体のナンバーリングを行うには全脊椎を撮影し、上から数えていけばいいのですが、それを行っている施設は日本にない。つまり、腰椎の手術を行う際には、頸椎や胸椎も撮影し、正しくナンバーリングを理解しないとたいへんなことになるということを、データを示して教えているのです。理解しないのは勝手だが、アホかとは・・・あなたが誰なのかはわかりませんが、なさけない・・・
机上の空論では無いだろう。実際に頚椎からXPを撮影し、椎体の数を数えることは常識である。実際に頸椎から撮影して確認する施設は日本にだってある。なぜそれを行っている施設は日本に無いと言い切れるのか。もちろんきちんとしていない施設があり、間違った高位診断で手術してしまう施設があることも知っている。
頸椎や胸椎も撮影し、正しくナンバーリングを理解しないとたいへんなことになる、といっているわりにはあなたのデータには頸椎からのデータが無い。あなたの理論が正しいのならば、頸椎から数えたデータを付けて正しいことを証明するべきだ。それが無ければあなたの言う所の、間違った高位で手術する施設と同じではないか。そもそも、仙骨ありきで高位を決めていれば仙骨の腰椎化が0になるのは当たり前である。基準はそこでは無い。だから高位を間違えるのでは?
移行椎のある症例の高位診断が非常に難しい事を理解しているからこそ、仙骨から高位を決める方法がアホくさいと言ってるのだが。
「実際に頚椎からXPを撮影し、椎体の数を数えることは常識である」
常識であれば高位をまちがって手術する医者は世界からいなくなります。そうあってほしいからこの論文を書いているわけで、現在、世界でそうなっているというのなら、私のようなコラムニストが存在する意味もないでしょう。
では常識になっているという証拠をご提示ください。お待ちしております。少なくとも私が整形外科医で脊椎を手術していた頃に、そのような話は大学病院でさえ常識ではありませんでした。現在でも厚生労働省は腰椎の疾患で頸椎から胸椎・腰椎を撮影することを認めていないと思います。
コメディカルですが非常に為になりました。
実際に腰椎の高さを間違って手術することがあるなんてびっくりいたしました。