はじめに
ここでは、脊柱管断面積が正常の20分の1という極めて高度な脊柱管狭窄を示しながらも、症状が強くない男性を挙げる。MRI画像所見を絶対視するのではなく、画像と症状が一致しない例がちまたにたくさんあふれているという目で見ていただきたいと思う。この逆もしかり。下肢両側びまん性に症状があれば、これまでは馬尾症候群と判断していたと思う。しかし、高齢になれば椎間孔が何か所も狭窄し、び漫性の症状を呈している場合もあるということ。教科書的な安易な考えは誤診の元であるので注意したいところである。本文が両側び漫性の下肢症状=馬尾症候群と短絡的に決めつける思考回路を、もう少し建設的に考えるきっかけになればいいと思っている。ただし、本文はかなりマニアックな画像調査であるのでななめ読みでは理解できないのであしからず。症例 78歳男性
- 現病歴
- 現症
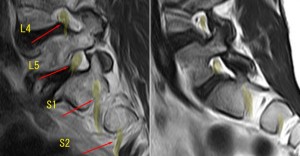
MRI 正中矢状面T2強調
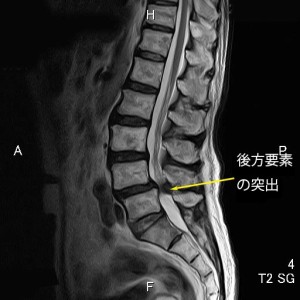
L4/5で著明な狭窄を認める。ここでは主に後方要素の突出により狭窄が起こっている。しかし、これを黄色靭帯の肥厚ととってはいけない。黄色靭帯が単独で腫瘍のように飛び出すことはない。これは肥厚ではなく、関節の肥厚により左右から黄色靭帯が中心に寄せられているだけである。もちろん肥厚も多少はあると思うが、肥厚だけでこのように中心に突出しないことを頭に入れておく。
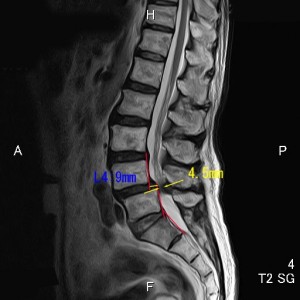
L4の前方すべりは9㎜、脊柱管の前後径は4.5㎜と著明に狭窄している。
L4/5における水平断T2強調
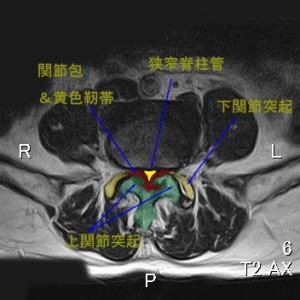
濃い黄色で着色した部分が競作した脊柱管。これの断面積はすべりのない正常脊柱管と比較すると約20分の1である。緑がL4の下関節突起、そして薄い黄色がL5の上関節突起。茶色に着色した部分は黄色靭帯と関節包であるが、画像上両者は明瞭に区別されない。
L4/5の高位で断面積が20分の1になるほど狭窄しているわけだから、L5以下に厳しい馬尾神経症状が出てもおかしくない。しかし実際は安静時にL5の根症状は全くない。つまり、これほど著名な狭窄があっても、障害の出ない馬尾神経があるという事実を知る必要がある。安静時根症状というならば左右S1の領域(足底)に知覚異常がある。しかし、肛門付近の知覚異常はなく、S1以外はほぼ健全なのである。これほど狭窄しているのに。
左右S1の根症状をどう解釈するか?がこの病態の鍵
この症例ではこれだけ厳しい脊柱管狭窄が存在しながら、馬尾型の神経障害を来さず、左右のS1の知覚異常のみが存在する。そして痛みもテンションサインもない。これまでの馬尾型の脊柱管狭窄症の分類にあてはまりきらない。こういう不可解な病態を読み解くにはこれまでの脊柱管狭窄症の考え方を一度頭から拭い去る必要がある。単純に「狭い=圧迫=神経障害」と考えてはいけない。さて、あなたはS1の知覚障害の原因はどこにあると考えるか?頭を働かさないで回答するとすればL4/5の狭窄で偶然にも両S1ルートだけが絞扼されていると確率的にあり得ない方向に考えるだろう。そんなファンタジー的発想はやめて、少し数学的に考えることにしよう。
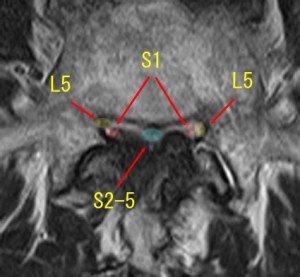
L4/5で断面積が20分の1になるほどの狭窄が存在し、その狭まった空間の中に左右L5、左右S1、左右S2、左右S3、左右S4、左右S5の合計12本の神経根が走行している。この12本のうちの左右S1の2本だけが絞扼されるなんてことを考える方が数学的にあり得ない。L4/5を通る12本の神経根はバラバラに不規則に並んでいるわけではない。Wall EJらが示したうように最外側にL5、そのすぐ内側にS1,そして中央にS2からS5が規則的に並ぶ。いわばS1は端にあるわけでなく中心にあるわけでなく、その中間に位置する。そんな半端な場所にあるS1神経根だけが左右対称にL4/5で絞扼されるなどと考えるべきではない。そこでMRI画像をさらに詳しく観察し、S1ルートの軌跡を追うことにする。
L4/5下縁における水平断T2強調像
 この図はL4/5のやや下位に位置する高さ(L5椎体レベルの上縁)の水平断T2強調画像である。
この高さでは脊柱管は薄っぺらい紙のごとく左右にのっぺり広がっている。黄色靭帯が脊柱管を圧迫しているせいである。このとき最外側には必ずL5の神経根が位置する。そしてS1はL5に隣接して存在するはずだから、おそらくこの図のピンクで示したような場所を走行していると予想を立てる。これが正しいかどうかはMRIで矢状断を調べることでわかる。
この図はL4/5のやや下位に位置する高さ(L5椎体レベルの上縁)の水平断T2強調画像である。
この高さでは脊柱管は薄っぺらい紙のごとく左右にのっぺり広がっている。黄色靭帯が脊柱管を圧迫しているせいである。このとき最外側には必ずL5の神経根が位置する。そしてS1はL5に隣接して存在するはずだから、おそらくこの図のピンクで示したような場所を走行していると予想を立てる。これが正しいかどうかはMRIで矢状断を調べることでわかる。
MRI矢状断でS1ルートを追う
左図はこの症例の右最外側の矢状断像、右図は26歳ほぼ正常腰椎のMRI。左図は一見特に異常が認められないように見える。しかし厳密にいえばL4とL5ルートの硬膜嚢の広さは大きい。右図よりももっと外側に位置するこの場所で、この大きさの硬膜嚢(白いスペース)は異常。これは脊柱管が極度に正中を圧迫されているため、逃げ場を失った硬膜嚢が両外側の外側陥凹付近にまで圧排されたためと考える。
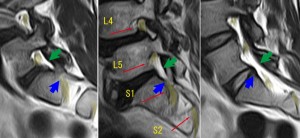
前の図よりも若干左(中央)へシフトした位置での矢状断。真ん中の図がこの症例で、左右の図は26歳ほぼ正常腰椎のMRI。青の矢印に注目。これはS1ルートの通り道にマーキングしてある。このマーキングからわかることは左図、真ん中図、右図の順に外側からスライスられているということだ。青の矢印が尾側にあるほど外側のスライスである(理由は前述)。そして緑の矢印がS1ルートの硬膜嚢である。これを見て何が異常か?読めるだろうか?
真ん中の図のS1硬膜嚢は明らかに左右の図よりも幅が太い!この位置でのスライスでは通常、左図と右図の中間の太さになっていないとおかしい。にもかかわらず、真ん中の図では左右のルートよりもさらに太い。これはS1の走行が正常よりも脊柱管の外側に圧排されて走っていることを示す。
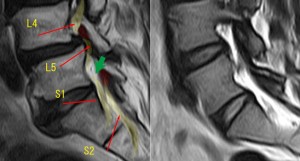
さらに左にシフトさせた矢状断。左図はこの症例。右図は26歳正常腰椎MRI.左図のS1ルートは緑の矢印の部分で狭窄しているように見える。L5/S1レベルで黄色靭帯により圧迫されている。右図(正常)では狭窄は認められない。
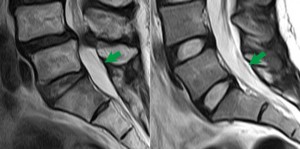
この図は正中での矢状断。左図は症例患者のMRI,右図は26歳正常腰椎。左図ではL4/5レベルで著明な狭窄が認められるが、それ以外に異常がある。それは右図の正常腰椎ではうす黒い線が見える。この線はS2からS5のルートである。左図ではうす黒い線がほとんど見えない!これを異常所見ととるかとらないか?は判断が難しいし、この所見に臨床的意義があるかどうかはわからない。 注意して見ると、このような正中矢状断がからっぽとなる現象は神経痛を有する患者、高齢者に散見されるように思う。
理由は前にも述べたようにすでにL4/5のレベルで外側に神経根の何割かが外側に圧排されているからであるが、他に張力が高く神経根がたるんでいる余裕がないため、早期に左右に移動するとも考えられる。この異常については今後の課題としたい。さらに異常を指摘すると、S2以下の脊柱管前後径が明らかに狭い。「高齢になれば仙骨も変形し、脊柱管が狭窄する!」
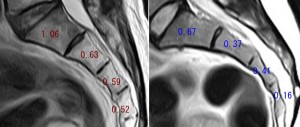
この図は正中矢状断の仙骨。数字は横縦比、つまり椎体の横径÷縦径を計算したもの。左図はこの症例。右図は26歳正常腰椎。この図を見れば、高齢者のコーダルブロックがいかに難しいかがわかるだろう。針の穴ほどの隙間しかない! 少しでも角度が違えばコーダルブロックは成功しない。これはコーダルが簡便だと思っているドクターへの忠告である。仙骨部の狭さには個人差も多いが、このように特に狭い人が高齢者にはざらにいることを念頭に入れておく。
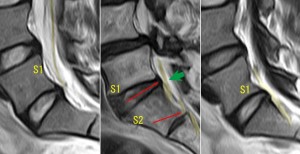
この図は正中より若干左にシフトした位置での矢状断。真ん中の図が本症例。左右の図が26歳正常腰椎MRI。真ん中の図と右の図はほぼ同位置でのスライス。真ん中図のS1は若干太い。右図のS1ルートの走行は、厳密に言えば正常とは言えない。わずかなヘルニアの存在とわずかな骨棘の存在で若干後方に圧迫されている。これはS1神経根炎の原因になりうる。
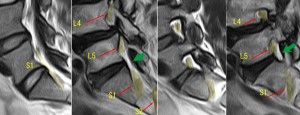
この図は順に正中より左へシフトさせた矢状断。左から1と3番目が正常腰椎。左から2と4番目がこの症例。緑の矢印で示したS1ルートはこの症例で常に太い! そしてL5/S1レベルでくびれが存在する。このくびれはS1ルートが、関節突起とその周囲の軟部組織により正中方向への圧排を受けている。これらより、S1ルートはL4/5で正中を走り、そのすぐ下のL5の椎体レベル高位で脊柱管の最外側へ追いやられ、それがL5/S1レベル高位で椎間関節突起で正中に押し戻され、そのすぐ下で関節に接しながら外側の仙骨の椎間孔に入り込んでいく。このように左右にジグザグ走行をしている(以下にイラストでこのことを説明する)。S1が障害される機会が多数あることを示す。
症例のイラストでの検討
この症例ではMRIでL4/5で著明な狭窄像(断面積の約20分の1)を認めた。この狭窄部位にはL5からS5までの合計12本の神経根が走行する。この圧倒的な厳しい狭窄を認めながらも、臨床症状は乏しい。100メートルという間歇性跛行(以下IMCと呼ぶ)が主たる症状であるが、重だるくなる場所は両ふくらはぎに限定されている。すなわち左右S1領域にのみIMCの症状が出現する。そして主たる症状の二つ目は両足底の知覚異常であるが、これも左右S1領域の症状である。ここまでS1に限定された症状を呈しているため、今回の症例ではS1のルート走行を中心にMRIを読み解くことにした。以下にわかりやすくイラストでその走行を具現化した。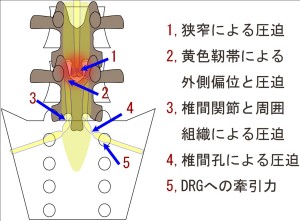
MRIでは左右S1ルートはまず
- 1、L4/5で著明な圧迫を受ける。
- 2、そのやや下方のL5椎体レベルでは肥厚した黄色靭帯によって両外側に圧排されることになる。
- 3、こうしてL5レベルで最外側を走行する両S1はL5/Sの関節突起によって正中に押し戻され、その際に圧迫を受ける。
- 4、これだけジグザグ走行をするとS1は張力を強く受ける。この張力と3の正中への圧排で椎間孔入口で骨性の圧迫を受ける。
- 5、これだけの張力がかかると後根神経節(DRG)は張力を受け椎間孔で損傷する可能性が高まる。
考察
脊柱管狭窄症は本当に黄色靭帯の肥厚で起こるのだろうか?
腰部脊柱管狭窄症の多くで黄色靭帯が関与していることは周知。しかしそれは肥厚するせいではない。まずはこの症例の黄色靭帯の断面積を調べてみる。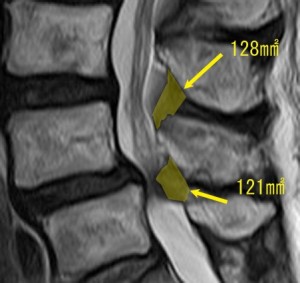
方眼紙法で計算したところ狭窄を起こしている上の椎間(L3/4)の黄色靭帯の断面積は128㎟。実際に狭窄を起こしているL4/5の椎間の黄色靭帯の断面積は121㎟と、逆に少ないくらいである。このように黄色靭帯が肥厚しているから狭窄が起こるわけではない。棘突起間が潰れて黄色靭帯を脊柱管内に押し出すから狭窄が起こる(肥厚もないわけではないが)。 同じ症例であってもL4/5が後彎の状態で潰れると、たとえ前方すべりが存在したとしても以下の図のように黄色靭帯は脊柱管内に飛び出してこない。
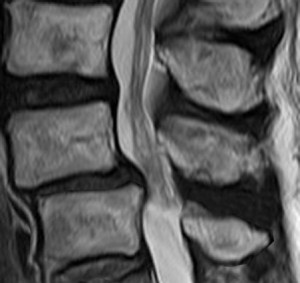
この図は上の図を合成して作成した。このように黄色靭帯の肥厚と我々が今まで呼んでいたものは、実態は肥厚よりも棘間の短縮が原因であることが多い(もちろん肥厚も存在するが)。この事実は脊椎の外科手術で何をどうすべきか?に結びつく。後方を徐圧しなくとも椎間にスペーサーを入れて後方を広げて固定するだけで狭窄を解除できるということを意味している。棘間が開くだけで黄色靭帯による圧迫は解除される。椎間関節の過剰な重なりも解除される。よってスペーサーによる手術療法も症例を選べば良好な成績を得られる可能性がある。ペディクルスクリュー、スペーサーなどを用いた固定術が万能ではない。
両側のびまん性症状は腰椎の器質的障害では出ないのが常識か?
すべり症の存在は神経根の左右同時の走行異常を起こす可能性があることがわかった。今回の症例ではL5の神経根症状を生じていなかったが、この症例が左右L5、左右S1の4か所同時に神経根症状を起こしても何の不思議もない。なぜなら、L5のルートも脊柱管の外側に圧排されていた画像が何よりの証拠である。このような走行異常があればそれだけで神経根炎の原因になりうるし、走行距離の長さのせいで張力もアップし、その張力がDRGを損傷させることは普通に考えてありうる。今のこの事実を軽視してはいけない。なぜなら左右L5、左右S1の神経根が4か所同時に障害されると、それはあたかも両下肢に同時に発生したびまん性の知覚障害が起こったように誤解されるからだ。整形外科では「下肢のびまん性の神経障害は根症状ではない」と、どの教科書にも断言されている。L5の領域とS1の領域の両方が障害された場合、びまん性知覚障害であると100人中100人の医者がそう診断するであろう。おかげで「びまん性知覚障害を来す患者はうつ病である、ヒステリーである」というような診断を下し、まともにその患者を診療しなくなるという現象が世界で起こっていた(現在はそれが少しは改善されていると願いたい)。
この症例で疼痛が出ない理由
疼痛が起こる仕組みとしてごく最近の医学知識では脊髄後角やDRG(後根神経節)の侵害受容器が存在することが注目されている。激しい疼痛にはDRGに炎症が起こり、アロディニアの状態になっている必要がある(新たな疼痛の考え方を知りたい方は「後根神経節の受容体」を参照)。圧迫された場所が痛みの発信源とする異所性発火説を私は同意しない。さて、前方すべりが9ミリもあり、脊柱管狭窄がこれだけシビアに存在していれば、神経が圧迫を受けると痛みが出るという考え方からすれば、疼痛が起こらない方が不思議なくらいである。しかし、疼痛の発現機序は単に馬尾が絞扼されるだけでは起こらないことがこの症例からわかる。この事実は椎間板ヘルニアで痛みが出るとは限らないことと密接につながってくる(高齢者では70%に無症状の椎間板ヘルニア持ちがいるというデータがあるにもかかわらず、整形外科医はこのことを無視している)。
恐らく、高齢者の場合、身長が短縮し神経根の走行がだぶつき、ヘルニアで走行異常が発生しても張力に余裕を持っていられる。そのせいで高齢者にはヘルニアがあってもDRGにテンションが加わらず、疼痛に至らないのだと推測している。
馬尾型なのに神経根型の症状となるのはなぜ?
まず、この症例で狭窄個所以下に走行異常を生じさせているのに、なぜS1だけにしか根症状が出ないのかを考えなければならない。その理由はイラストで示したが、S1のみがもっともシビアな走行異常を来たし、5か所で障害を受けていると予想されるからだ。基本的にL5ルートはL5/Sで脊柱管外に出る運命にある。黄色靭帯で外側に圧拝されても、もともと外側に移動するはずだから走行異常を来たしにくい。S1はあちこちでぐねぐね屈曲させられている。足底に知覚異常が起こっても何の不思議もない。ふくらはぎがだるくなるというIMCが起こっても何の不思議もない。不思議なのは、これほど狭窄されていても、他の神経がほとんど障害されないところにある。これを偶然と考えて思考を停止するのはやめよう。
実際に脊柱管がシビアに狭窄されていて、全く症状がない患者は五万と経験する。それは狭窄が症状の直接原因となっていないことを示唆させる。間接原因として走行異常がある。走行異常のせいでDRGが損傷を起こせば疼痛が出現する。運動神経が選択的に摩擦を受けて炎症すれば筋力低下が起こる。そう考えて辻褄が合わないことはない。むしろ絞扼部位で原因の全てが起こると考えた方が、圧倒的に理屈に合わなくなる。
今回の症例で、もし、L5にも症状があったとしたら、整形外科医ならこの腰部脊柱管狭窄症は馬尾型だと間違った答えを出すだろう。しかし、もう一度言う。馬尾は絞扼されるだけでは症状が出ない場合が腐るほど存在する。そして、左右対称に数か所の神経根が損傷を受けることはありうる。脊柱管狭窄症を見方を変えて、馬尾走行異常症とするならば、バラエティーに富んだ神経根症状が、いろんな組み合わせで出現するだろう。
そしてそういう思考で臨床現場に戻る。すると今まで解明できなかった症候群が、なんとも簡単に理解できるようになる。そして実際に、今まで治療をあきらめていた馬尾型の脊柱管狭窄症を「治療すれば治る馬尾走行異常症」だと思えるようになる。事実私は教科書に反し、これまで馬尾型で「治療しても無駄」とされる患者をことごとく治療してきた(「腰・下肢神経痛治療成績」などを参照)。馬尾型→治ります。
というよりもほとんどの馬尾型が多発性神経根型であると結論付けてもいい。馬尾走行異常症とはそういう概念である。だから治療すれば治るのだ。これまでの整形外科の教科書には「多根性神経障害=情動障害、ヒステリー、頭がおかしい」と書いてある。これをいまだに真に受けるのか!ということを各自に問わなければならない。
手術適応の根本的見直し
麻痺と直腸膀胱障害が手術適応とされているの整形外科での一般常識である。誰がその基準を作成したのか?わからない。しかし実際、外来で本当にていねいに患者を問診すると、ほとんどの患者は医者に言わない隠し事を持っていることがわかった。それは頻尿である。1日に約8回以上の尿意をもよおすことを尿意頻回という。就眠中は2回以上尿意で目覚めることを頻尿という。患者は自分の尿意が増えていることに気付いているがそれを自ら医者に申告した者はかつて一名もいなかった。しかも頻尿は尿意のからぶりという形で起こりやすいことがわかった。つまり、尿意があってトイレに行くが少量しか出ない、または出ないのである。これは明らかに膀胱障害である。そして私が受け持つ腰痛・下肢痛患者全員に尿の回数について質問するとおよそ80%に頻尿という名の直腸膀胱障害が存在した(「頻尿の原因が腰椎由来であることの実態調査」を参)。しかも、その頻尿エピソードは全員が腰痛疾患が出現したと同時に現れたことを申告しており、腰椎由来であることを強く示唆した。
さらに尿意頻回のエピソードは10代前半の男女でも20代の男女でも同様に出現しており、高齢者に限っていない。直腸膀胱障害を手術適応にするのなら、おそらく腰痛・神経痛人口の8割が手術適応となるだろう。実際は直腸膀胱障害者の数は想像を絶するほど大多数にのぼるが、それを患者からきちんと聞き取りをなされていないために、これを手術適応にするなどというあきれた手術適応基準が作られている。
もしも、手術適応を直腸膀胱障害としたいのなら、それは尿閉や麻痺型の神経因性膀胱と改めて定義しなおす必要がある。付け加えるのなら直腸膀胱障害の診断基準自体があいまいすぎるというしかない。そして私が調査した直腸膀胱障害患者の治療成績は極めて良好で、直腸膀胱障害=馬尾型で難治という発想が間違っているとしかいいようがない。
なぜS2-5に障害が出ないのか?
今回の症例では多少の尿意頻回エピソードがあったが軽度であった。尿意に関してはS2-S4が関係している。つまり、本症例でもわずかにS2-S4の神経根障害があると思われる。しかしながらその直接原因はL4/5レベルの狭窄にあるとは思えない。理由は何度もいうように、本症例での際立った根障害はS1にしか現れていないからである。尿意頻回はあるにはあるが軽度で、これを根症状ととるのはいきすぎだろう。逆に、S2以下に根性症状が軽度しか出ていないことの理由を考えなければならない。断面積が20分の1程度まで狭窄しているのにS2-5に症状が出ない理由を!その考察の参考にするためにS2ルートの走行をイラストで示した。それがこの図である。
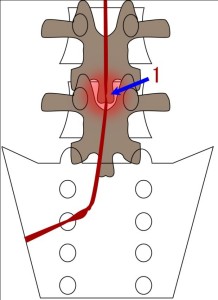
この図では赤で示した右S2ルートはまずL4/5レベルで黄色靭帯によって圧迫される。しかし、それは神経をWallar変性させるレベルではないことは今までの話からわかるだろう。S2-5はS1とは別のルートをとり、正中をそのまま下方に走る(L5レベルの水平断MRIによる)。正中を走るS2-5はL5/S1において椎間関節および黄色靭帯などにより圧迫されることが少ない。よってS1のようにジグザグ走行をしないので強い張力がかからない。よってS2以下に障害が少ないのだと思われる。
ただし、L4/5でのすべりは神経根の走行距離をアップさせてしまうことは予測がつく。走行距離が伸びると神経根の張力が高まるが、この症例で症状が軽度なのは、脊椎の変性で脊柱管の走行距離(身長)自体が縮んでいるからであろう。つまり、脊椎の変性が進んでいない若年者がすべり症を起こすと、すべり個所以下の神経根障害が発生する可能性が高いと推測される。私はすべり症とS1以下の根性障害を調査したのだが、その結果は見事にすべり症がすべり個所以下の走行異常を発生させることを示唆した結果となった(「腰椎すべり症における合併症調査」参照のこと)。
まとめ
極度の腰部脊柱管狭窄症を示しても症状がほとんどない症例を経験した。このことより脊柱管の狭窄が痛みや知覚異常、筋力低下の直接原因と短絡的に考えることへの警告を発した。腰部脊柱管狭窄症の手術適応として画像に頼ることの危険性も考えなければならない。腰部脊柱管狭窄症はそれ自体が症状の原因になっていないことがある。よってこの病名自体に疑問を持つ。狭いだけでは症状は出ない。ならば骨性椎間孔狭窄症、ヘルニア性椎間孔狭窄症、後根神経節炎、脊髄後角炎、走行異常症、などの分類で腰椎疾患を分類すべきであると思われる。最近の保険病名にこのような病態名が追加されてきてはいるが、その教育が医師たちに届いていないため、利用される機会はほとんどないに等しい。
走行異常症はさらに細分化されるべきだ。正中への大きなヘルニアもまた走行異常症の一種であり、ヘルニアが神経への圧迫と考える時代は終わっている(何度もいうように、狭くても圧迫されていても症状は出ないものが腐るほどある)。走行異常症はすべりによるもの、黄色靭帯によるもの、ヘルニアによるもの、髄節不安定性によるもの、アライメント異常によるものなどがある。それぞれ原因は大きくことなり症状も区別される。
私はこれまでの「腰椎椎間板ヘルニア」「腰部脊柱管狭窄症」というあまりにも単純すぎる二大分類に大きく抗議する!こんな一つ覚えの分類で患者を区別すること自体不謹慎であろう。また、腰部脊柱管狭窄症は神経根型、馬尾型に大別されるが、両者の境界はないと断言する(明瞭な境界を作っても誰一人まともに診断できない)。多くの整形外科医は左右4か所の神経根症状が出現すれば、これを馬尾型であると間違った診断を下す。そして馬尾型は治らないからという理由で治療を放棄する傾向にある。私はそうやって放棄された患者を多数治療してきた。そしてかなり治せる! 治せることが真の馬尾型腰部脊柱管狭窄症が多くは存在しない証拠だと考えている。
今後、脊椎医学はもう少しまじめに取り組む必要がある(多根性神経障害=頭がおかしい、というようなふまじめな考え方をやめようという意味)。医学全般に言えることだが、我々は教科書から知識を吸収するのではなく、患者から学ばなければならない。
私は大手の病院で脊柱間狭窄だと診断されました、薬で様子を見て改善されなければ手術の必要が有ると言われています、10分歩くと痺れがきて歩く事が出来ません、まるで正座した時の痺れです、足の裏からの時とお尻から痺れが来る時が有ります、傍神経根ブロックで治るなら治したいです、現在近くのペインクリニックで腰部硬膜外ブロックを受けましたが改善が見られないので先生の治療を希望しています。
「近くのペインクリニックで腰部硬膜外ブロックを受けましたが改善が見られない」場合、1、あなたの背骨が難しくてブロックが成功しにくい 2、ブロックが効かないほど重症化している、のどちらなのか?が判明しません。まあ、どちらなのか?h私がブロックをしてみないとわかりませんが、2である場合は私にとっても「手ごわい」症状です。
てごわい症状の場合、私はあらゆる手を尽くす精神力がありますが、患者側にも私と匹敵するくらいの精神力がなければ続きません。また、保険では適用されない治療をすることになるので自費請求となり、お金も多少かかります。例えば、一度に3か所ブロックや、週に3回ブロックなどの濃厚治療です。ただし、もっとも難しいことは、私の治療時間の確保です(連続して予約が取れません)。最大の限界は私の時間を確保できるか?という問題であり、「患者がどれほど私に対して敬意と信頼を持っているか?」で割く時間を分配します。それらが少ない方は、私が熱意を持っていても、患者がその熱意を受け止める器量がないため、治療が成功しにくいからです。成功しない方に時間を割くことはお互いに「やりたくないこと」です。
ペインクリニックの医師や大学病院で治らない疾患を専門に診療しているのですから、私の苦労は並大抵ではなく、全く割の合わない仕事になっています。そういうことがご理解いただけない患者が多いことに悩んでおります。ご理解いただけるのであればトライさせていただきます。