はじめに
安価で手軽な検査である単純XPは骨格のバランスを診るという目的においては、CTやMRIが普及した現在でももっとも有効で有用な診断ツールである。が、X線の計測法の詳細を医師たちが学ばないため、または統一された計測法がないため、計測者の主観によって事実が歪められ計測がいい加減になるというたいへんもったいない状況が続いている。統一された計測法がない現在では、XPを評価した脊椎の研究が進みようがない(進んでも信用に足らない)。私は自分が脊椎の調査研究をする上で、自分なりの取り決めをして計測した。その方法を皆に真似てほしいというような傲慢な考えはない。ただ、今後の脊椎研究に少しでも役立ってもらえればという思いと、私の文献(計測法)の公正さを示すために記した。医学の研究というものは公正さを欠いたものは価値が低くなるどころか、有害なものとなってしまうこともある。そうならないための自分なりのけじめであるが、他の医師が読んでも考えさせられるところが多々あると思うので、今後の研究のために少しでも参考になればと思っている。L5/S1の椎体・椎間板・関節のXP上の解剖
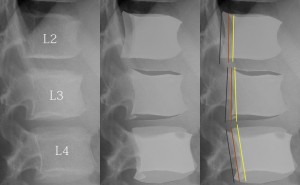
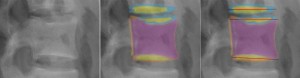
誰もが知っていると思い込んでいるXP上の局所解剖だが、3Dを2Dに投影されているため、実際はそれほど単純ではない。X-rayが完全に真横に抜けていたとしても前面にあるものと後面にあるものの拡大率の違いで2重に見えることは防ぐことができない。2重に見えている場合、それをどちらが手前なのか?」を考えながら読むだけで、XPの読映が簡単ではないことが分かる。すべり症のすべり率を求める際、不安定性を求める際の椎体や椎間板の角度、椎間板の狭小化の計測など…実際はそう簡単ではない。以下にL5/S1の単純XP側面像を示す。右はそれを着色したもの。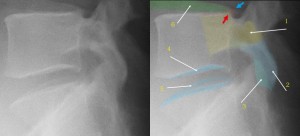 クリックで拡大
クリックで拡大
- 1、L5横突起(濃い黄色)

- 2、L5下関節突起 L5左右の関節突起に非対称性があることが少なくないので辺縁がクリアに見えない場合がある。そして分離がある場合も、クリアに見えてこない。
- 3、関節面 関節面は前捻がついているのでこのように面が映る。はっきりと面がわかるわけではないが上下の関節突起の重なりをイメージするのに役立つ。
- 4、椎体下縁 ここは真側面から写しても必ず1~2㎜の幅が存在する。なぜなら椎間板の終板軟骨のスペースが存在し、かつその周辺に椎体の骨性の堤防があるからだ。堤防の部分と底面の部分が重なってこのように二重に見える。椎間板の厚み(高さ)を計測するのならそれを念頭におく必要がある。計測方法の違いで1~2㎜の誤差が必ず出る。
- 5、椎体縁 L5/S1はその位置的に斜めからX線が入る。するとこのように椎体の縁が輪状に映る。詳細は後から述べるが、S1の椎体後縁の隅角はいろんな突起物が重なり見えないことがある。しかしすべり症などでは後縁を計測せねばならず、後縁をある程度推測で計測しなければならない場合にたびたび遭遇する。その際に手掛かりになるのはこの椎体縁の輪状の陰影となる。
- 6、腸骨の陰影(蛇足だが)。
S1の後縁を読む
S1の後縁を腰椎単純XP側面像から読むのはあまりにも困難を極める作業となる(困難であることを知らない者も多い)。しかしその困難さを知らずに適当に計測するせいでL5/S1のすべり率の計算などでは信用に足らないものとなりがちである。まずは人体骨格模型を用いて肉眼でここの部位の骨の重なり合いを認識する。以下の模型はAstellas製薬(萩野浩監修)の腰椎模型。左の図はカメラを水平な視点で撮影。右はやや上方からの撮影。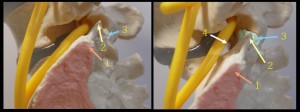 クリックで拡大
クリックで拡大
ナンバーリングしたものがそれぞれ何であるか?全てを言えるだろうか?単純XPではこれらが重ねって見える。しかも左右対称であるから、各々二つずつXPに映る。少しでも回旋がかかると全てが2重に見え、全部で8つの突起物が同時に映る。
- 1、仙腸関節 2、S1の横突起 3、S1の関節突起 4、S1の隅角(椎体後縁)
おそらく、2の横突起には驚いただろう。S1に横突起??? だが事実である。さて、ここで認識しておきたいことは、S1はAnomalyが多彩で各々の位置が個人でかなりばらつきがある。だからどれがどれであるかを高さや前後の位置関係で推測することもきわめて難しい。
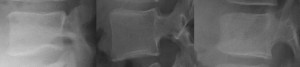
S1の椎体後縁は左図では完全に隠れる。つまり、上記の8つの突起物がしっかり重なり合ってしまう。この状態でS1椎体後縁を同定しなければならないわけだから困難を極める。次に実際のXPを示す。右は左に着色したもの。
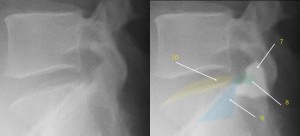 クリックで拡大
クリックで拡大
7、S1関節突起 8、S1横突起 9、仙腸関節面 10、S1椎体縁
目をよくこらしてみると、それぞれの突起が二つずつ見えてくる。ここでもっとも難解なのは7と8の重なり合いの判別。9と10の重なり合いの判別。椎間孔の溝の陰影が7由来か8由来かがわかりにくい。椎体の隅角を9であると誤解されやすい。
S1の周辺計測する際、我々はこれほどアバウトな状態を計測していたことになる。つまりこれまでのすべりの研究はいい加減にならざるを得なかった。このことを認識したうえで今後計測する必要がある。
椎間板計測法
現在、まともな椎間板の高さの計測法がない。椎間板を台形に見立て、上底+下底をその椎間板の横幅で割るというFarfanが推奨する計測方式は平均の高さにすぎず、これは髄核中心における高さではない。髄核中心が椎間板のシーソー運動の中心であるので、正確には髄核中心における高さを計測したいところ。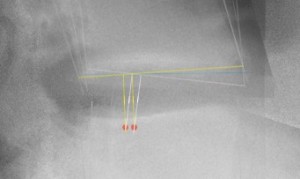 クリックで拡大
クリックで拡大
この図はL4/5における前屈位、正中位、後屈位を合成した腰椎単純XP側面像である。横に引いた三つのラインは、白が前屈、青が正中、黄が後屈の時のL4椎体下縁を表す。ライン重なり合う部分が運動の中心である。こんなに後方(左側)にあることを知っている者は少ないだろう。ここからおおよその髄核中心を求める。
まず白と黄の交点からそれぞれ垂線を引く。次に白と黄の線の交点から端までの距離をそれぞれ計測。この二つの差の距離(a)を覚えておく。交点よりaだけ離れた地点からそれぞれ垂線を引く。これらの垂線の交点(赤の点)が二つできる。椎体下縁の運動は、赤の二点を焦点とする楕円の接線に近似した動きをする。したがって髄核の中心位置はこの赤の二点の中心と考え、この地点での高さを計測することで真実に近い椎間板の高さを計測できる。
つまり、真の椎間板の高さを求めたいのなら、シーソーのように動く椎間板の支点の高さを測るべきで、そのためには機能撮影(前後屈)が必要になる。さらにそれを合成して支点を求めるのは煩雑極まりない。煩雑さがゆえに前縁と後縁の高さをたして平均をとるやり方をするが、それは真実を反映しない。よって過去の髄核計測の研究は信憑性が低いと言わざるを得ない。
椎間板の高さの測定のあいまいさの証明
この写真は腰椎側面単純XP像の前屈、後屈、正中位を合成したもの。正中位(青)をベースに前屈(白)、後屈(黄)を示す。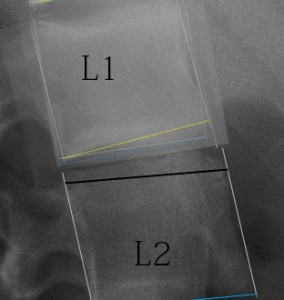
前縁と後縁の高さの和の平均をとるという計測法を行うと、それぞれ、前屈10.6、後屈13.5、正中9.4となり椎間板の高さは一定しない。かなりでたらめな数値である。PLIFなど脊椎固定術を行った後に椎間板の高さを測り、術後の椎間板変性の有無を調査する研究などが行われているが、測定誤差がこれほどあることを考えると、それらはいい加減である。いい加減であることを指摘してダメ出しをしているのではない。いい加減であることを知った上でその誤差を考慮に入れて、論文を話半分に聞きなさいという意味。
なぜこれほどいい加減になるか?その理由は撮影方法にある。ほとんどの撮影は腰椎を臥位で撮影する。側面像は側臥位で撮影する。これがいい加減の根源! 「腰椎は立位でなければ意味がない」を参照のこと! 以下に一部を抜粋
側臥位では人工的な側弯症が作られる
次の写真は同一人物の腰椎正面像である。Aは側弯が激しい。Bはそれほど側弯がない。この二つは撮影方法が異なる。Aは側臥位になって横たわっているところにX線を水平に入れて撮影した。振動リス板がないので画質が粗い。Bは仰臥位で普通に垂直方向からのX線撮影したもの。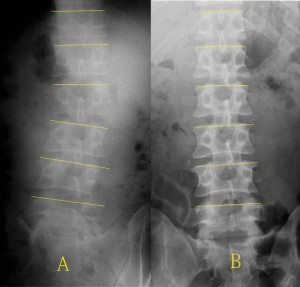
側臥床位になると普通の人でもこれほど人工の側弯が出来ると知っていただろうか?いや、知らないだろう。知らないからこそ未だに論文や研究に側臥位の腰椎側面写真が用いられている。知っていたら側臥位撮影は論文データとして使えないことがわかる。これほど強い側弯がついたものを横から撮影して椎間板の高さをはかっても、それが正確なデータではない。だから先ほどのようないい加減な数値が生まれてしまう。
ちなみに前後屈になると筋肉の牽引力によって人工の側弯がある程度矯正される。だから側臥位での側面像で計測したいなら、前後屈のものを使用することを推奨する。願わくば、一刻も早く壁に設置する縦型タイプの振動リス板を作ってほしい。腰椎も頸椎同様、立位で撮影すべきである。
立位と側臥位でアライメントは変化する
ではもう一つ、立位と側臥位の腰椎側面像を比較したものが以下の写真。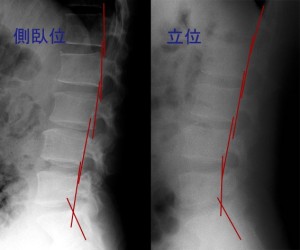
この二つの写真はまるで別人のようなアライメントだが、実際は同一人物である。椎体の後縁に赤い線を引いた。これでわかることは、側臥位で撮影するとすべり症まで誘発されるということ! つまり・・・側臥位で撮影したXPですべり症の評価をしても信用に足らない。まあ、これまでの論文が全て没と言っているわけではない。誤差が多いので発表者によって実測値がさば読み状態となることを知り、発表者間で測定結果にばらつきが生まれることが当然であることを念頭に置こうと述べている。特に脊椎不安定症に関する論文は測定誤差のせいで信ぴょう性が低い。統一された計測方法がなく、しかも撮影体位によって誤差が出る。過去の論文の測定データを全てを真に受けてはいけない!
椎間板の高さってどこを測っているの?
次に示すのはMRI T2 腰椎の正中矢状断。椎間板の高さを調べる際、どこを測定するか?という問いかけである。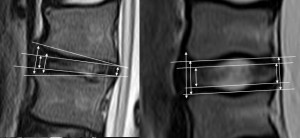
椎体には終板軟骨があり、それを含めるか否か?椎体の縁での高さはどれをとるのか?補助線を引く時は隅角のエッジをとるのか接線をとるのか?それらのやり方で数値が驚異的ばらつきが出る。もはやこれらは測定誤差とは呼べない。これらを統一しない限り整形外科の世界中の椎間板関連の論文は論文としての価値を持っていない。
私が「髄核の高さ(または運動中心点の高さ)を椎間板の高さとする」とすべきであると述べた理由はここにある。目測ではなく機能を重視して測定しなければ、そんな計測は意味がない。さて、本当に、あなたは今後、椎間板のどこを測定するのですか?
椎間板髄核位置の激しい個人差
さて、運動中心での椎間板の高さを測定するという場合、ものぐさな者は「おおよその髄核の位置を調査して、その地点での高さを計測すればよい」と考えるに違いない。実際の運動中心を調べるには骨が折れるからだ。そこで以下のMRIを用意した。これらの4つの写真はL5/S1における椎間板の正中矢状断T2である。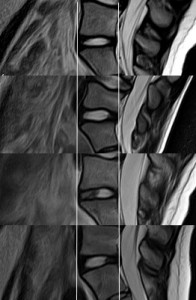 髄核の位置が前方であったり後方であったり、個人的にその位置が違うことがわかる。ここでいいたいことは、椎間板の髄核の位置はばらつきがあり、一定の位置を測定しても正確(真実)ではないということ。きちんと椎間板を調査研究したいなら、髄核(運動中心)の位置も調べなければならない。
髄核の位置が前方であったり後方であったり、個人的にその位置が違うことがわかる。ここでいいたいことは、椎間板の髄核の位置はばらつきがあり、一定の位置を測定しても正確(真実)ではないということ。きちんと椎間板を調査研究したいなら、髄核(運動中心)の位置も調べなければならない。
腰椎椎体後縁の計測
すべり症などの研究をするには椎体の後縁がどのくらいずれているか?を調べる必要があるが、椎体の後縁をどのように定義するかによって測定誤差が大きく出てしまうことを知らなければならない。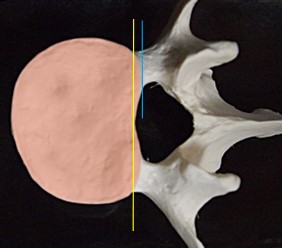
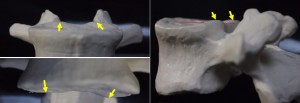
これは椎体の模型を真上から見下ろした図である。椎体の形はハート型になっている。よって椎体の後縁の定義は二つにならざるを得ない。すなわちハートの谷間か?ハートの上縁か?の二つである。あなたならどちらにする?
こう質問したのはもちろん意地悪クイズである。あなたが必ず間違うと思うからこういう質問をする。正解は黄色のライン。理由はおいおい述べる。青のラインにするか黄色にするか?で実測2㎜の差が出てしまう。通常、椎体は前後屈で3ミリ程度の生理的すべり運動をするので、これに2㎜を足せばそのさじ加減ですべり陽性(≧5㎜)にもすべり陰性(<5㎜)にも自由にどちらにでも判定ができてしまう。だからこの2㎜をあなどってはいけない。
椎体の後縁を求めるのはたやすい。上の図の青いラインが後縁である。ハートの谷間は黄色の矢印部分であり、ここはシルエットとして描出されない。だから安易に青のラインを椎体の後縁としてしまうのである。だが…椎体の撮影時にローテーションがかかっていたら椎体の後縁をどことするのか?が問題となる。それを下の図に示した。
 そもそも腰椎不安定症を持つの多くの症例は多少の側弯と多少のローテーションを持っている。全ての椎体が真側面に撮影されることは非常にまれな話で、計測は常にローテーションの補正との戦いとなる。さて、下の図で、黄色のラインか青のラインか? あなたはどちらのラインを計測する?この場合の誤差は2㎜どころではない。軽く5㎜の誤差を生む。しかも矢印の部分は弧を描くように角がなく、実際はどこをプロットすればいいのかわかりにくい。
そもそも腰椎不安定症を持つの多くの症例は多少の側弯と多少のローテーションを持っている。全ての椎体が真側面に撮影されることは非常にまれな話で、計測は常にローテーションの補正との戦いとなる。さて、下の図で、黄色のラインか青のラインか? あなたはどちらのラインを計測する?この場合の誤差は2㎜どころではない。軽く5㎜の誤差を生む。しかも矢印の部分は弧を描くように角がなく、実際はどこをプロットすればいいのかわかりにくい。

先ほどの質問で青と答えた方はここでも青のラインを選んだことと同じである。これが正しいか?よく考えよう。ローテーションがかかるとハートの縁は前後に大きくずれる。したがってこの部分は計測するに値しない。ローテーションがかかってもハート型の谷間の部分はほとんど動かない。したがってローテーションがかかった椎体のすべりを調査するには、ハート型の谷間のラインをプロットする以外に方法はない。おそらくこれまでのすべり症の調査結果はこういうことを全く考えていない。だから世界中の既存の文献の信ぴょう性はかなり低い。
ではこのようなローテーションがかかっている場合の椎体のハートの谷間はどこか?見えないではないか!と言いたいがそうではない。ここでは黄色のラインが谷間である。なぜなら…
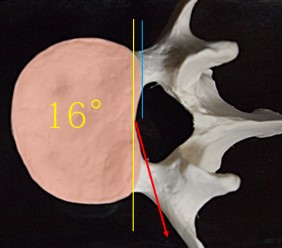
この図のようにハートの谷間ラインは赤のライン(接線)として現れる。接線の角度は黄色のラインに対して約16°(全員が16°ではない)だからだいたい16°のローテーションがかかっている時の椎体の内側のラインが丁度ハートの谷間ラインとなるという一つの目安を覚えておく。このとき椎体後縁のラインは2本の線に見える。16°以外では3本に見える。そして以下のように取り決めをしておくと誤差が少なくなる。
- 1、基本的にハートの谷間をプロットする。谷間が見えない時は以下
- 2、ローテーションが0°の時は後縁の約2㎜内側にラインを引く。
- 3、椎体後縁が2重、3重に見えるときは必ず内側を採用する。5°以内のわずかなローテーションは2に準ずる。
- 4、16°を超える大きなローテーションの場合は3重ラインの真ん中をプロットする。だが原則すべり調査には向かない
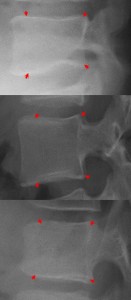
以下の写真はハートの谷間ラインの位置。カメラを上方から下方へと移動させて写している。
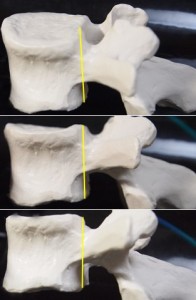
真ん中の図は真側面、谷間が見えないので便宜的に2㎜内側にラインを引いてある。3番目の図はわずかにローテーションがかかっているので便宜上内側ラインよりさらに1㎜内側に引いてある。ライン取りの具体例である。谷間が見えない場合、ローテーションのかかり具合によって1~2㎜内側にライン取りする方が真の値に近付く。
実際のXPでの椎体後縁のライン取りする方法を述べる。
L2にはX線が水平に入射している。そしてL2の椎体後縁は二重になっていて、どちらを後縁としてよいのか迷う。おそらく多くの者は外側の線を取るだろう。しかしそれは誤りである。内側の線をよくみるとその約2㎜外側にうすく白いラインがある。これをわかりやすく示すためにグレーに着色したのが右の二つの図である。つまり椎体がハート型であると椎体後縁は3つのラインに見える。
L3はやや斜めからX線が入射しているので椎体の上底と下底が見える(濃いグレーで着色)。これでハートの谷間が下底にしっかり映る。L4も同様にハートの谷間が見える。もっとも右の図は3つのラインにそれぞれ直線を引いたもの。黄色のラインがハートの谷間、黒と茶は椎体の最後縁。
これでわかることは、黒のラインはすべりのデータをかなり誇張してしまうということ。黄色のライン(ハートの谷間)であればL2/3間のすべりはほとんどないと評価されるが、黒のラインが示す答えは「L2/3間にすべりアリ」である。非常に破壊的な言い方をすると、すべりの調査をするのであれば、ハートの谷間をプロットしていない調査は「データとしての価値を持たない」ということになる。
特に、ローテーションのかかった椎体でのすべり調査であれば谷間をプロットしなければならない。今後、すべりの調査をXPでするというのならこのことを念頭に置かなければならない。というよりもこれを念頭に置かないすべり(不安定症)の調査データは信ぴょう性に欠く。MRIで調査すればすべりは正確であるが、機能撮影や立での撮影が不可能であり有用性が低い。
事実、不安定症の報告は報告者によって結果が正反対に出ているが、それもこのプロットの世界標準がないせいであると私は思っている。プロットが違えば5㎜の誤差が出てしまう。5㎜も誤差があるのなら報告者の都合でいつでもどのようにでも論文の結果を導くことができる。私は世界の論文を否定しているわけではない。ただただ統一した調査方を決めておかないから、現在の調査結果に真実が反映されていないと述べている。
椎間板の傾き(角度)計測法
椎間板(椎体)を用いて椎間の角度を測るとき、その主体が椎間板なのか?椎体なのか?で結果が異なる。またプロットする点の違いで最大10°の誤差が出る。この事実は「後方開大5°以上を不安定症とする」などの定義を根底からゆるがす。したがって現在の椎間板不安定症の診断は信頼に足るところまでに至っていない。さて以下のXPで、椎体の上下縁に線を引くとして、あなたはどこをプロットする?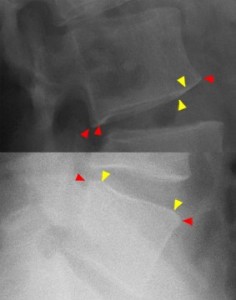
迷うのは、角をプロットするのか面をプロットするのか?接線でプロットするのか角と接線でプロットするのか? 赤は角、黄色は面(接線)。この場所が一定しなければ計測の意味などない。また、X線が斜めに入射しているとプロットの候補が2倍に増える。「単純に最外側をプロットする」などという取り決めは、計測が無意味なほどにいい加減な結果をもたらす。なぜなら、多少でも側弯が存在すれば、どこをプロットするかによって5°や10°の誤差を平気で生み出してしまうからだ。以下は模型でその様子を示したもの。
椎体の上下縁は黄色の矢印が示すように盛り上がっている。これは真実の椎体縁ではない。真実の椎体縁は赤のラインで示した。赤のラインは椎体の中心を通るので側弯があっても位置を変えない。赤のラインをXP上でプロットしなければ計測の意味がない。
基本的に椎間板の不安定性を調べるのであれば、その動きは髄核の位置における接線を計測しなければ正確な角度は求められない。椎体縁は見せかけの外殻であり、変性があればさらに椎体縁は骨棘で変形し、椎体縁をプロットすると誤差が広がる。これは決して真実を反映しない。たとえ困難でも、髄核の位置における接線をきちんと計測する必要がある。そして接線は「ハートの谷間」を通るのである。
以下に頸椎を示す。
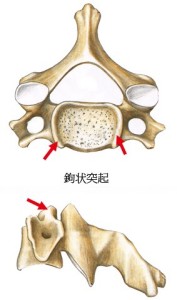
頸椎の場合、椎体の外殻の土手はさらに発達している。この発達のおかげで外側型ヘルニアがきわめて発生しにくい。発達した土手は鉤状突起と呼ばれ、ここをプロットするとさらに大きな誤差が生じる。さいわい、頸椎の不安定性を研究している者は少ないので、こういうことを知らなくても無事で済んでいる。
鉤状突起をプロットしても椎間板の角度を反映しないのと同様。腰椎も骨端輪(土手)を計測したのでは椎間板の角度を反映しない。土手ではなく椎体の底(硝子板)の中心を通るラインをプロットする必要がある。以下にその手順を示す。
側弯などがあり、椎体に傾斜があるとこの写真のように椎体の上底と下底が見える。ここでは黄色に着色した部分(硝子板)。青に着色したのは椎体の土手(骨端輪)である。黄色の部分はしっかり観察するとハート型を扁平化した形に見え、そのハートの谷間からハートの先端へと直線を引く。するとこの直線は椎体の丁度真ん中を通り、傾斜に関わらずほぼ一定の角度を示すことになる。次に真側面からX線が入射している場合の補助線の書き方示す。
基本は補助線が椎体縁をできるかぎり反映し、椎間板をも出来る限り反映するという二つを満たすこと。まじめに補助線を書こうとすればするほど、この二つの両立が難しいことがわかる。では以下にクイズを出題する。以下の三つの椎体に上下椎体縁の補助線を描きなさい。
この三つはどこを椎体縁とするか?迷うと思う。プロットのやり方によって補助線は多数できる。もっとも左の写真は椎体の形成不全があり椎体縁を直線で描くのは無理に近い。しかし、これらに正しく補助線を引けなければ椎体の運動や椎間開大などの測定ができない。模範解答はないがそれに近いものは引ける。そしてそれぞれの椎体の形態における線の引き方の世界共通を作成しておかなければこの手の研究の意味がない。
基本的に椎体縁への補助線はハートの谷間を追うことから始まる。ハートの谷間は硝子板の走行を追うことでもある。硝子板の中心線を椎体縁と考えることでもっとも論理的かつ合理的な補助線を引くことができる。以下の写真の赤の矢印は硝子板の端とハートの谷間と思われる点をプロットしたものである。
この矢印の先端同士を結んだ直線が真の椎体縁となりうるか?それを調べるためにこの3つのサンプルのMRIを右に示した。そしてMRI上、椎体縁にふさわしい補助線を引いた。「ふさわしい」という言い方は非科学的だと思われるかもしれないが、曲線を直線に見立てるということをするためには多少のアバウトさがあることはやむを得ない。
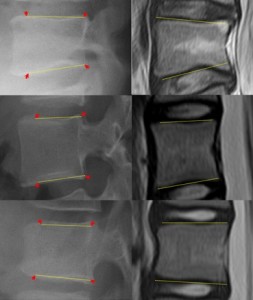
そして左右を見比べてほしい。XPに引いたラインは、角度的にMRIから採取したラインとほとんど違わないことがわかるだろう。一番上の症例はラインを引くのに迷うが、椎間板全体の動きを考えると、このように引く以外にないだろう。これらが示すことは、椎体縁という補助線を引くのなら硝子板の前端とハートの谷間をプロットすれば真実に近い(誤差が少ない)ということ。この原則を守れば、椎体が傾いていてもかなり正確に一定した補助線を引くことができるのである。
研究者たちが適当にプロットして引いた補助線など、事実を反映しない。そして誤差だらけであろう。だからこれまでの文献も誤差だらけなのだ。椎体縁を決めるための補助線を引く作業は、一見簡単そうに見えるが、実はかなり神経を使う作業になる。まあ、慣れれば時間はかからない。無理だと感じたら脊椎のアライメント関連の研究はあなたには向かない。
すべりの計測法
すべりというネーミングはなかなか論理的である。というのも「ズレ」ではないからだ。一見「ズレ」という名前でもよさそうであるが、すべりとズレは根本的な意味が違う。すべりとは椎間板の髄核に対する接線方向への水平移動を示す。それに対し、ズレは規定のない全ての方向への移動差を意味する。学術的に私たちが研究しているのはズレではなくすべりである。だが研究者たちはいまだにすべり症において「ズレ」を調べている。非常に残念な状況である。これを示したのが以下の図
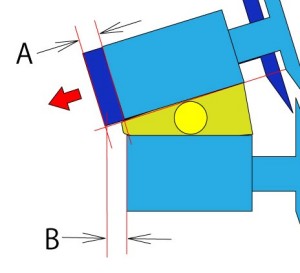
現在計測されているのはB。しかし、実際のすべりはAの距離を計測しなければならない。椎間板の角度をθとするとcosθ分の誤差を生じることになる。実測で1~2㎜の誤差を生む。現在の脊椎学はこの誤差を無視するという状況である。
すべりの基準点
次にすべりを計測する際にどこを基準としてどれだけすべっているか?であるが、この「どこを基準に?」の基準点が現脊椎学では間違っている。今の基準点は上下椎体のうち下椎体の隅角となっている。ところが椎体は髄核を支点としてシーソー運動をし、かつ前屈の際はやや前方に生理的にすべり、後屈の時はやや後方に生理的にすべり、脊柱管の筒が階段状にならないような動きをする。つまり脊柱管にズレが生じないような動きをしている。ところが隅角を基準点とすると脊柱管にズレがないにもかかわらず、隅角からの距離は「ズレあり」と測定されてしまうのだ。以下にその具体例を示す。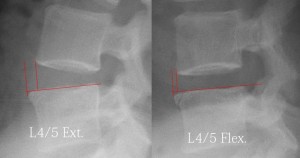
このXPは16歳女性の健康的な腰椎L4/5の前後屈の機能撮影である。L4、L5ともに健康的かつ生理的な自然な動きをしており、脊柱管は階段状にズレてはいない(つまりズレもすべりもない)。しかし、従来の計測法でズレを計測すれば左の写真はすべりアリとされる。こんな無茶苦茶な話はない。これを無茶苦茶だと認める良識があるのなら、これまでのすべりの計測、およびすべりの研究は信頼性に賭けていることを認めなければならない(非を認めることは勇気のいることだ、一生かけて研究した結果を全て否定されることは残酷なことだからだ)。
次に私が推奨する椎体後縁のプロット方法(ハートの谷間をプロットする方法)で補助線を引き、脊柱管のズレをチェックすると同じ写真が以下のようになる。
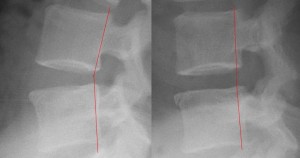
赤のラインには「ほとんどズレがない」という判定となる。実際のところこのXPにすべり症は存在しない! 存在しないにもかかわらず従来のすべり測定法によると「すべり症がでっちあげられる」ことになる。
次に実際にすべっている症例における誤差の具体例を示す。次の写真は14歳女性の先天性のL5分離すべり症を前屈位(左)と後屈位(右)で機能撮影したもの。
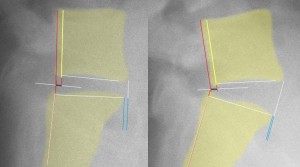
従来のすべり計測法では青のラインがすべり距離となる。すると右の後屈写真ではすべりがゼロに近い。私の計測法は赤のラインで示す。まず、ハートの谷間を考慮し、L5椎体後縁にラインを引く(黄色)。同様にS1椎体後縁にもラインを引く。次に、「もしもすべりがゼロであったなら…」のラインを赤で引く。
私の計測法の場合、これ(赤ライン)が基準線となる。S1後縁ラインと赤ラインの交点が基準点である。基準点はもしもすべりがセロであったならば椎間の中間点とならなければならない。その基準点からどれだけ水平移動したか?が真実のすべり距離を反映する。黒で示したラインが真のすべり距離である。左の写真のように椎体同士が並行であれば誤差は少ない。しかし右図のように前弯が強いと誤差は3~4ミリとなる。よって従来の計測法ではすべり距離が正しく反映されないことが証明される。
頭蓋底線の同定法
頸椎のファンクショナルビューを評価するためには欠かせないのが頭蓋底と頸椎椎体のなす角度であるが、頭蓋底の基準線をどう同定するか?の一定基準がない。そこで私は以下のイラストのように基準線を設定した(ネッター医学図譜より頭蓋骨の矢状断面図)。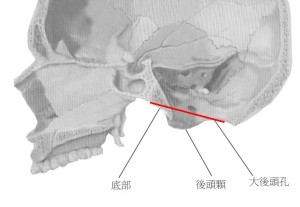 つまり頭蓋骨底部から大後頭孔後縁に向かう線(赤いライン)である。解剖学的にこのラインを頭蓋底線と設定して妥当であろう。しかしこのラインを単純XP側面像から求めるのは案外難しい(下に示す)。
つまり頭蓋骨底部から大後頭孔後縁に向かう線(赤いライン)である。解剖学的にこのラインを頭蓋底線と設定して妥当であろう。しかしこのラインを単純XP側面像から求めるのは案外難しい(下に示す)。
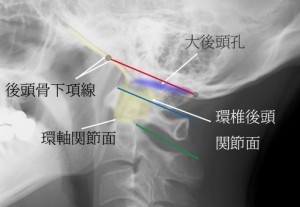
頭蓋底線の前縁は後頭骨下項線が頭蓋底に対して平行になるあたりでプロットする。すなわち後頭骨下項線と下顎小頭との交点付近である。頭蓋底線後縁は大後頭孔の後縁をプロットでする。これは後頭顆の辺縁をたどり頭蓋底に対し平行になるあたり。すなわち環椎の後縁直上付近でプロットすればよい。その理由は大後頭孔には硬膜管がしっかりと全周性に付着し、その硬膜管は必ず環椎を通って行く。よって環椎後縁の直上が大後頭孔の後縁となるからである。
しかしながら後頭骨下項線は頭が傾いていると二重に見えて同定しにくい。その場合、まず歯突起を同定しておおよその環椎後頭関節面を想像する(上の図には黄色の線で示した)。そこから斜め前上方になめらかに立ちあがっていく曲線が後頭骨下項線である。
後頭骨下項線が二重に見える場合は、まず下顎のラインを見て、どの程度頭が傾いているのかの目安にする。後頭骨下項線が下顎のラインの二重線よりも大きくずれることはない。よって下顎の二重線よりもズレて後頭骨下項線が見えるのなら、それは他のラインを誤って同定しているとわかる。その場合はもう一度探し直す。重要なことは二重線の中心をプロットすることである。中心をプロットすれば頭蓋骨が左右に傾いていても誤差が少ないからだ。以下に実演する。
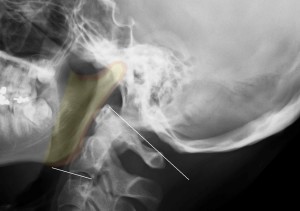
- 1)下顎骨小頭を同定する。
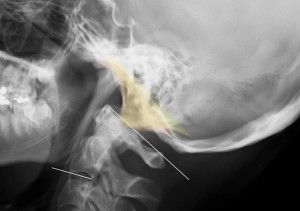
- 2)後頭顆(環椎後頭関節面)を同定する。薄くオレンジ色と黄色で塗りつぶした部分。このようにほぼ必ず2重になり、オレンジと黄色が完全に重なり合うことはない。被写体がわずかに回旋、わずかに側屈していただけでもオレンジ色と黄色は結構ずれる。よって同定はたやすくない。
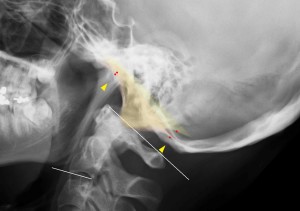
- 3)前縁と後縁をプロットする。上図の赤点。プロットは前縁は下顎骨小頭、後縁は環椎後縁の直上で行う(黄色の△)。頭蓋骨が回旋・側屈しているとこの赤点間距離が大きく開く。このとき、どの程度回旋しているか?を予測しながらプロットしなければ簡単に10°以上の誤差が生じる。
- 4)中点上でライン取りし、黄色のラインを引いた。これが頭蓋底線である。
C1(環椎)のライン取り
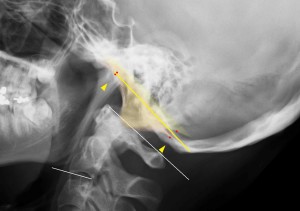
C1のラインは環椎のドーナツの上縁とした。ただし前上縁にはよく見ると尖った突起が見える。この突起は環椎の環軸関節面の前縁である。この突起は個人差が激しいため突起の先端をプロットすると頭が左右に傾斜していると測定の誤差が大きく出てしまう。よって尖った先端をプロットするのではなく楕円の上縁をプロットすること(下図の青のラインで示した)。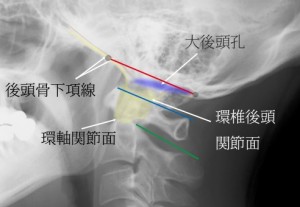
ただし環椎のプロットも頭が回旋・傾斜していると難しくなる。どんな場合でも左右2点間の中点をプロットしてラインを引くと考えていれば誤差は最小で済む。C2のプロットは難しくない。歯突起と椎弓のラインが交わった鋭角の角から棘突起の上縁にかけてプロットする。ここでも注意が必要であるが、頸椎が傾斜していると椎弓が2重に見える。この場合も二重線の中心をプロットすることが原則である(緑のラインで示した)。
頭が傾いているXPでのプロット法
次の写真は頭が傾いているため環椎後頭関節面、後頭骨下項線が読み取れない例である。小児の場合、言われた通りの姿勢をとれないために、このような斜めに傾いた写真と多くでくわす。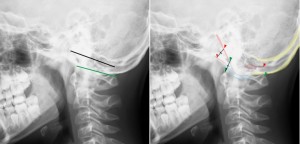
環椎がring状に映り、頭蓋底は全てが2重線に見える。このような場合の中線のプロット方法を示している(黒線は頭蓋底の中線、緑線は環椎の中線)。このような写真では、まず法則を頭に入れる。体の(傾きの)中心部にあるものはずれて映らないが、中心部から外れているものは大きくずれる。つまり環椎の前方(緑の▲)は大きくずれる。また後頭下項線(赤の▲)も前方に行くほどずれる。環椎後頭関節面(青線)も多少ずれる。
しかしながら大後頭孔(紫塗り)は中心部にあるためずれない。通常、大後頭孔は頭蓋骨の側面像では映らないがこのような斜めに映った写真には映る。この大後頭孔が頭蓋底線の後端のよい指標となる。前端は赤▲の中点となり、この前後端を結んだ線が頭蓋底線(左図の黒線)となる。
環椎の前端は頭蓋底と重なっていてかなり判別が難しいが、よく観察すればわかる(緑の▲)。この中点を通るように緑線を引く(左図)。写真が斜めに撮れている場合、これほどまでにC0/1を同定するのが難しく、かなり骨の折れる作業となる。
総括
3次元であるものをXPで2次元の影として映し出したものからズレや傾きを調べることは複雑なことであり簡単ではない。しかしながら面倒であるというずぼらな理由のみでこれまでの研究者たちは簡易的に安易に誤差を無視して適当に計測してきたと思われる。誰もこの点についてきちんと書きとめていないことが、これまでのデータがいい加減であった証拠であろう。脊椎の計測は細かな取り決めがなくてしっかり計測できるはずがない。もちろん全ての調査結果に大きな誤差があるわけではないが、誤差は意図的に変えることもできるし、統一された計測法がない現在、全ての論争は信用性が低い。それは日本のみならずThe Spineという権威ある雑誌の計測データであっても、権威に関わらず信用性が低い。3次元を2次元にとらえたものを評価するとき、そこには複雑な評価法が存在し、どうやったって単純化することはない。「二次元の計測はどうやっても単純化しない」ということを我々は科学者として真摯に受け止めなければならないと思う。私はこのような現状の中、自分の計測以外を信じない。いや、自分の計測でさえ厳密にいえば自信がない。世の脊椎外科医たちは、しのぎを削って優良とは決して言えない手術成績を評価しあっているが、術後の不安定性に関して述べた論文はそもそも、計測法が統一されていない状態なので信用性が低いという厳しい現実がある。これをどうとらえるかは各自の自由である、が、願わくば脊椎外科医が自分のプライドを守る前に、一科学者であることを思い出してほしい。 大変面倒で困難ではあるが、計測法を一から研究しなおし、過去の全ての計測データを洗いなおさなければならない。よって過去の研究の多くは茶番が含まれることを認めざるを得ない。それは脊椎に限らず、cobb角やCE角、Sharp角でさえそうである。真実は厳しいが仕方ないだろう。いちはやく統一された計測法の教科書ができることを願っている。こうした面倒な計測法の研究の世界に足を踏み入れることは勇気のいることである。MRIやCTが一瞬の撮影で立位でも坐位でも可能になるところまで科学が到達する時まで、私の提唱した問題は存在し続けることになる。