はじめに
脊柱側弯および脊柱縦弯(総称して脊柱彎曲症)は私が個人的に脊椎の研究を深めるために臨床上どうしても分類が必要だったために定義したものである。健常な脊椎を持つ人間は頸椎-後弯、胸椎-前弯、腰椎-前弯、仙椎-後弯となること、そして正面では彎曲なく直線であることが既知の事実である。それが何らかの理由により上記の彎曲が増大、消失、逆弯、側弯した状態を脊柱湾曲症と総称する。彎曲症の中に前弯・後弯・側弯が存在する。言葉の定義としては例えば前弯しているはずの部分がストレートになっている場合、実際は後弯化している。よって例えばストレートネックは後弯症に分類される。また、彎曲症にはその成因で2種類に分類する。それは変性(加齢・外傷・その他の変性疾患など)により彎曲化したのもと、成長過程で(脊髄脊椎不適合)彎曲化したもの(脊髄脊椎不適合の概念は別途「脊髄脊椎不適合症候群」を参)である。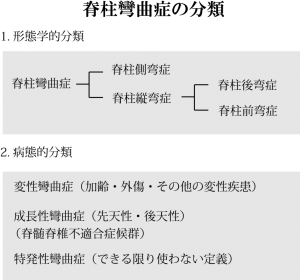
脊柱彎曲症の基本原理
直立二足歩行する人間は、どこか1箇所が曲がるだけで、他の部分でバランスをとるためにどこかが逆方向へ曲がらなければならない必然がある。つまり1箇所の彎曲症が他の部位の彎曲に必ず影響を与える。これが第1番目の基本原理。次に脊椎の成長は硬膜や脊髄の長さを無視して勝手に伸びることはできない。よって硬膜管が緊張している状態では脊椎は湾曲しながら成長する必然が生まれる(「脊髄脊椎不適合症候群」参)。これが成長性彎曲症の基本原理。成長は主に3回。胎生期、第1次性徴期、第二次性徴期であり胎生期の彎曲異常は根本的な脊椎機能の変化をもたらし、それ以降の成長期に機能変化に対応した脊椎の彎曲が必発する。つまり胎生期に決まってしまった未熟な形態の脊椎は、必然的に将来の彎曲症を発症せしめる。ただし脊椎の成長は生活様式や姿勢にも多大な影響を受けるため、彎曲の形式はそれに応じて変化するという幅を持っている。
胎生期の未成熟脊椎の概念
胎生期の未成熟脊椎は腰仙椎部にもっとも多いことは既知である。しかし、その種類や形態を詳しく分類した学者はいない(二分脊椎や分離症くらいしか知らないものだ)。一応ここでは詳しくは述べないが、私が確認した腰仙部異常で注意しなければならないものだけを以下に挙げておく。腰仙部異常
○形態異常
1、二分脊椎…第3・4仙椎の二分脊椎を特に見落しやすい 2、先天性腰椎分離症…L5に多いことは既知。3と合併することが非常に多い(知られていない) 3、移行椎…様々なタイプの移行椎がある。詳細は別記。 4、3に伴う椎体形態異常…台形化L5、方形化S1 5、仙椎の脊柱管狭窄…MRIで発見。ほぼ見落とされる 6、扁平仙椎…仙椎椎体の横幅が広い 7、多仙椎…仙骨孔が左右5つずつある(4つと5つもある)がほとんど知られていない。多仙椎の頻度は私の調べでは5%前後。 8、癒合…L5とS1は様々な癒合を起こす(移行椎に含める) 9、横突起異常…大きすぎる、小さすぎる、非対称な横突起○位置・軸異常
1、HighS1…SIB line(私が定義したLine)よりも高い位置にS1上縁がある(現医学では異常と認識されていない) 2、ストレート仙椎…仙椎の後弯化消失(現医学では異常と認識されていない)、仙椎はもともと骨頭中心を中心とする弧を描くように仙椎が並ぶという原則がある。 3、Lordosis仙椎…S1/S2が前弯になっている(現医学では異常と認識されていない) 4、Kyphosis仙椎…仙椎が強後弯化している(現医学では異常と認識されていない) 5、非対称…主にL5・S1椎弓、L5/S1椎間関節突起に非対称が起こり、未成熟があることのサインとして重要(現医学では異常と認識されていない)。 6、回旋異常…かなり多い頻度でみられる。椎弓根の非対称から判明 7、仙椎側弯…仙椎にも回旋異常があると側弯に見える。○軟部組織異常
1、終糸分岐部高位…S2下端よりも上方で硬膜管が終わっている。上記の数々の椎体形態異常と高率に合併する(形態異常は氷山の一角)(異常と認識されていない)。 2、尖化馬尾…馬尾に強い緊張があると硬膜管の終端が三角錐になる(異常と認識されていない)。 3、腸腰(大腰)筋・腰方形筋付着部異常…これらの筋はL5に付着しない。が、移行椎があるとL5に付着し、L5の自由度を奪ってしまう。HighL5の結果としての異常である。私は仙尾部の異常を診断する際に、最低限これらのチェック項目を診る。一般的な整形外科医はここに挙げた項目の1割も診ていないだろう。だから彼らのほとんどは仙尾部の破格を読むことができない(詳細は「腰椎の破格」参)。そして仙尾部の異常を読むことは臨床的な意義がないと思っている。だがそれは違う。ここからは仙尾部の破格がどれほど脊椎のアライメントに大きな影響を及ぼすかについて言及していく。
脊椎の前後弯の進化
人間は他の脊椎動物と比べ明らかに異なった脊椎の進化を遂げた。それが直立二足歩行である。ダチョウやペンギンなどは一見直立二足歩行に見えるが実は違う。脊椎の縦軸に対して、彼らの大腿骨はほぼ直角になっており、直立ではない(詳しくは「脊椎の基本」を参)。つまり人間の脊椎は直立二足歩行ができるように他の動物たちとは明らかに異なる進化遂げている。それが何なのか?を理解せずして脊椎の弯曲を論ずることはできない。人間の脊椎では頸椎と腰椎が後弯、そして胸椎と仙椎が前弯している理由を研究するには、進化学的な考察が必須なのである。とりあえず、以下に四足歩行の代表として犬の脊椎のXPを掲載する。
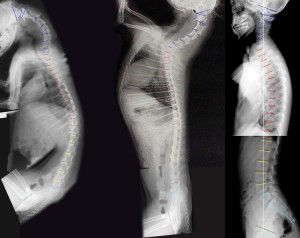 四足歩行動物の脊椎と人間の脊椎を比較し、どこがどう進化することが二足歩行に必要であったのか?を考える。左と中はそれぞれ犬の屈曲時・四つん這い(伏せ)時のXP。犬種や年齢・性別などが一定しない数匹の犬のXPを合成して作成のため信用度は低いが、おおよそ四足歩行動物の脊椎の機能撮影と同じ意味を持つと考えても、そうそう平均的な値を逸脱しないと考えて話を進める。右は12歳男性の立位側面像である。正常な彎曲を描いているが完全に正常ではない。右図の青で示した仙椎のうち、S1はL6化のある移行椎で破格がある。
四足歩行動物の脊椎と人間の脊椎を比較し、どこがどう進化することが二足歩行に必要であったのか?を考える。左と中はそれぞれ犬の屈曲時・四つん這い(伏せ)時のXP。犬種や年齢・性別などが一定しない数匹の犬のXPを合成して作成のため信用度は低いが、おおよそ四足歩行動物の脊椎の機能撮影と同じ意味を持つと考えても、そうそう平均的な値を逸脱しないと考えて話を進める。右は12歳男性の立位側面像である。正常な彎曲を描いているが完全に正常ではない。右図の青で示した仙椎のうち、S1はL6化のある移行椎で破格がある。
両者の最大の違いは股関節臼蓋と頭蓋底(緑の線と青の線(最上))のなす角度である。四足歩行動物の脊椎(中図)ではその角度がほぼ90°となり二足直立歩行(右図)ではほぼ0°になるというところ。脊椎の縦弯症を研究する上で脊椎のアライメント調査では最上部は頭蓋底、最下端部は骨盤の臼蓋矢状面の傾斜を計測しなければならない(これはあまりにも当然で異論の余地はないが、頭蓋底や臼蓋矢状面のXPからの計測が困難であることから、世界のだれもやろうとしなかった。これらの計測法を別途明示するので今後の脊椎の研究では必ずこれらを計測することを強く勧める。その理由は臼蓋矢状面の前弯角度がそれよりも上方の脊椎軸の変化に多大な影響を及ぼすからだ(多大な影響を及ぼす証拠は後ほど示す)。この角度を計測せずして脊椎のアライメントは語れないのだ。
さて、四足→二足歩行への進化はつまりこの頭蓋底-臼蓋前弯角が90°→0°になる進化と言い換えることができる。その進化のためにどこがどう変化していったか?を追究することで二足歩行の長所と短所が自ずと判明し、臨床的な意義が見えてくるのである。
二足歩行脊椎と四足歩行脊椎の共通点
この二つの相違点を考えることはたやすいが共通点を考えるのはとても難しい。それは脊椎動物に共通の脊椎力学を理解しなければならないからだ。そして共通点を考えることは、普通は誰もが無意味だと思っている。しかし、無意味ではないのだ。共通点がわかれば脊椎動物に共通した弱点が見えてくる。その弱点克服こそが臨床的な治療に役立つからである。まず、犬の脊椎は頸椎が7、胸椎が13、腰椎が7、仙椎が3。一方人間は7,12,5,5である。これが形態学的な相違であるが、総数は30と29でほぼ等しい。人間には仙椎が6つある破格が少なくない(「腰椎の破格調査」参)ことを考慮すれば、脊椎の数は共通点となる。
そして我々は形態学的に「肋骨がついているのが胸椎、骨盤がついているのが仙椎、その中間が腰椎という考え方をしている。つまり、四足歩行動物の脊椎では肋骨や骨盤のついている位置が多少前後するだけと考えれば、頚・胸・腰・仙椎という区分の仕方は我々の勝手な都合で決めた相違点でしかないということがわかる。その証拠に、人間の脊椎でも第13肋骨はしばしば見られるし、腰椎と仙椎の区別が全くつかない移行椎もよくある。
その事実を知れば四足歩行の脊椎も人間の脊椎もほぼ共通とみなすことのできる幅広い視野ができるだろう。その上で、脊椎を一本の臓器とみなし、そこに骨盤がどう付着するとどのような力学的メリット・デメリットがあるのか?を考えていけば、今まで見えていなかったものが見えてくるのである。
すなわち、頚・胸・腰・仙椎とわけて考えるのではなく、第1仙椎は第25脊椎であるという見方をする。すると犬の脊椎では第29、30、31脊椎に骨盤が付着し、人間の脊椎では第25、26、27脊椎に骨盤が付着すると考え、四足歩行→二足直立歩行への進化で骨盤が上位の脊椎に付着するようになってきたと推測することができるようになる。この新たな考え方が脊椎の力学解明に大きな第一歩となる。
二足直立と四足歩行の脊椎機能の共通点
形態学的な共通点は上に述べた。次は機能的共通点について考える。ここでは屈曲運動のみに言及し脊屈運動は省略する。まず、断わっておくが機能評価は形態学的な評価よりもさらに個体差が大きい。よって正常値を作成するのは非常に困難な作業となる。ちょっとした姿勢の変化でも10~20°のばらつきがでる。よって現時点で述べる計測値は暫定的なものである。犬の脊椎機能データは上記のXPから計測し、人の機能データは筆者のデータを参考にしている。ここでは前弯をプラス、後弯をマイナスとしている。小数点以下は0か0.5に統一。- 全脊椎の屈曲可動域(頭蓋底と臼蓋矢状面傾斜角を計測)
- 頸椎の屈曲可動域(頭蓋底とC7上縁のなす角度を計測)
- 胸椎の屈曲可動域(C7上縁とT12(犬はT13)上縁のなす角度を計測)
- 腰椎の屈曲可動域(T12上縁と臼蓋矢状面のなす角度を計測)
| 犬(数匹の合成) | 人間(筆者) | |||||||
| 直立 | 前屈 | 全幅 | 平均 | 直立 | 前屈 | 全幅 | 平均 | |
| 1.全脊椎 | -86.0 | -244.5 | 158.5 | 5.3 | 0 | -142.5 | 128.5 | 4.8 |
| 2.頸椎 | -47.5 | -97.5 | 50.0 | 7.0 | 55.0 | 5.0 | 50.0 | 7.0 |
| 3.胸椎 | 50.0 | -15.0 | 65.0 | 5.0 | -62.0 | -86.0 | 30.0 | 2.5 |
| 4.腰椎 | -83.5 | -127.0 | 43.5 | 5.4 | 7.0 | -61.5 | 48.5 | 8.1 |
では相違点は何か?それは犬の場合人よりも胸椎の可動域が広く、全椎体を通して1 椎体あたりの屈曲可動域がほぼ等しいこと。それに対し人の場合、胸椎の可動域が狭く、その分腰椎の可動域が広い。つまり胸椎の可動域は著しく制限され、その分を腰椎がおぎなっているところである。四足歩行から直立二足歩行に進化する上で、腰椎の可動域が増し、胸椎の固定性が強化されたということがわかる。重力に抗するための進化と思われる。
これらからわかることは、人の腰椎には他の脊椎動物の腰椎よりも多くストレスがかかるということ。腰椎の破格は人の運動能力に与える影響が極めて大きいということだ。
二足歩行脊椎の特徴
1、股関節の臼蓋の矢状面の傾斜が水平に近い(水平傾斜25°) 2、S1の傾きは脊椎軸に対してしっかり前傾する(30°以上前傾する) 3、S1が前傾した分だけ仙骨が後弯カーブを描くようになる 4、S1上縁と臼蓋のなす角度が60°前後と鋭角になる(四足は鈍角) 5、二足直立歩行では腰椎の可動域が大きく増加し前弯する 6、二足直立歩行では胸椎の可動域が小さくなり後弯する 7、二足歩行では仙腸関節が第25・26・27頚椎に形成されるが、四足歩行では第29・30・31頚椎に形成される(重力に耐えるために骨盤のつく位置が進化の過程で上位椎体に移行してきたと考える)。 8、基本的に脊椎の数は人間は犬よりも一つ少ないだけである(尾骨は含めない)。犬の場合は仙腸関節が人間のS3・S4・S5に形成されているにすぎない。 (青字の正常値のデータは今後の研究により統計学的に調整する。現在は仮定の正常値)すなわち、これらの特徴が胎生期に中途半端に終わってしまうことが退行型の破格。強調されすぎる場合を過成熟型の破格と考える。もちろん退行も過成熟も、どちらも人間の二足歩行生活にとっては不利であるが、圧倒的に退行型のほうが頻度は多い。
腰仙移行部の退行
完全に二足歩行用に進化しきれていない腰仙移行部の脊椎の特徴を挙げる。上記の項目に対応して退行型の破格を図解する。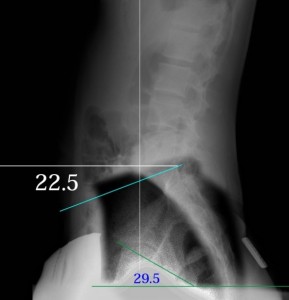
- 1と2、股関節の臼蓋の矢状面傾斜が急峻である異常
この臼蓋の矢状面傾斜角はS1の水平傾斜がゆるやかなほど急になる。つまり、S1の水平傾斜を計測すれば脊椎の異常も股関節の将来的な展望も判明する。またSIB lineの傾斜が水平に近づくほど臼蓋傾斜角が浅くなり変形性股関節症になりやすい。よって股関節疾患の予測にSIB lineの角度を計測することは極めて重要であろう(SIB lineはここでは言及しない)。
- 3、後弯化しない退行型仙椎(破格)
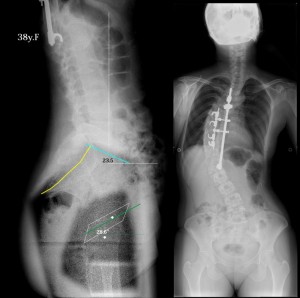 この写真では仙椎(黄色で示した)が明らかに前弯していることが見てとれる。臼蓋の矢状面傾斜も28.6°と急で、S1の水平傾斜も23.5°とゆるやかすぎる。
この写真では仙椎(黄色で示した)が明らかに前弯していることが見てとれる。臼蓋の矢状面傾斜も28.6°と急で、S1の水平傾斜も23.5°とゆるやかすぎる。
白い線は大腿骨頭中心から引いた垂線であるが、重心がこれよりも後ろに存在することがわかる。つまり、姿勢としてお腹が出ていばっているような姿勢になっている。フックをかける手術をしているが、ここでは言及しない。仙椎の前弯化異常と臼蓋矢状面急峻化と重心の後方移動(SIB lineの角度が緩やかになる)は3つ全てが合併することが多く、その発端は仙椎の前弯化異常にある。重心が後方に移動するとバランスをとるために頸椎はKyphosisにならざるを得ない。つまり、腰仙移行部の破格は、脊椎アライメント全体に影響を及ぼす。このことを今後は認識していかなければならない。
- 4、S1と臼蓋矢状面傾斜のなす角が鈍化(60°以上)する異常
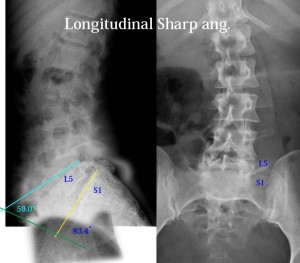 S1と臼蓋矢状面傾斜のなす角度を縦Sharp角(Longitudinal Sharp ang.略してLS角と呼ぶことにする)。このLS角は四足歩行から二足直立歩行に進化する上で最重要な点である。LS角が鋭角化することで人間は直立を可能にしたからだ。ところが腰仙部に破格が存在すると、LS角は上図のように83.4°と鈍化(通常は60°前後)する。
S1と臼蓋矢状面傾斜のなす角度を縦Sharp角(Longitudinal Sharp ang.略してLS角と呼ぶことにする)。このLS角は四足歩行から二足直立歩行に進化する上で最重要な点である。LS角が鋭角化することで人間は直立を可能にしたからだ。ところが腰仙部に破格が存在すると、LS角は上図のように83.4°と鈍化(通常は60°前後)する。
この症例ではL5が先天的に未熟で、先天性の分離すべり症を合併している。L5とのLS角を計測すると59.0°と正常であることがわかる。つまりL5がS1の代わりをして直立歩行を担っている。しかし、L5は形態が未熟なため骨盤軸を支えきるだけの力学的ゆとりがない。
通常、S1が前傾しても体重を支えられる理由は、S1がS2としっかり固定され、S3ともひと塊りになって仙腸関節を形成しているからである。L5がここまで前傾すると、すべりだす方向へと力のベクトルがかかり、ファセットの破損は免れない。
この症例では分離症があるため、ファセットに負担はかからないが、そのかわりすべりだす。よって将来的にL5/S1が破壊的に損傷することが手に取るようにわかるのである。学童期にそのことを伝え、姿勢の指導をすることは患者の将来をあまりにも大きく左右する。破格の研究が進めば、学童期に将来設計を指導し、将来の腰椎疾患を未然に防ぐことができる。もちろん私はすでにそうした指導を行っている。
- 7、仙腸関節が作られる位置異常(破格)High L5
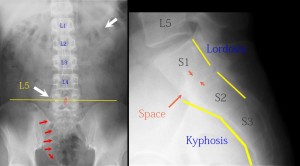 四足歩行では仙腸関節が下位の脊椎に作られ、人間ではその4椎体上位に作られる。進化の過程で仙腸関節が上位に移動してきたと考察する。つまり、退行型破格では仙腸関節が通常よりも下方に作られやすい。私はそうした仙腸関節が下方にある破格をHigh L5と名付けた。その理由は、仙腸関節が下方に移動すると、Jacoby lineよりもL5が高い位置に来てしまうからだ。
四足歩行では仙腸関節が下位の脊椎に作られ、人間ではその4椎体上位に作られる。進化の過程で仙腸関節が上位に移動してきたと考察する。つまり、退行型破格では仙腸関節が通常よりも下方に作られやすい。私はそうした仙腸関節が下方にある破格をHigh L5と名付けた。その理由は、仙腸関節が下方に移動すると、Jacoby lineよりもL5が高い位置に来てしまうからだ。
このXPでは一見何の異常もないように見えて、実はL5の位置がJacoby lineより上に顔を出しているというHigh L5という退行型破格がある。High L5は実は仙腸関節が下方に作成されてしまった破格であるということに気づけばよい。実際に仙腸関節はS2・S3・S4で形成され、仙腸関節は低い位置にある。そしてさらに異常はいもづる式に判明する。S1/S2の前弯化がある。仙椎の数を数えると6つある。赤の矢印は仙骨孔を示すが、矢印は5こ(通常は4)。つまりS6が存在する多椎体破格である。
- 8、多椎体という破格は4足歩行動物から二足歩行へと進化する過程の遺残
多椎はS1/S2の前弯をほぼ合併し、High L5も合併。そして脊髄・脊椎不適合症・側弯症を起こしやすい。なぜなら椎体が一つ多く、脊髄や硬膜管が椎体の成長に引っ張られて緊張するからである。緊張を緩和するために脊椎が側弯するという防御反応を示す。これにより側弯も生じやすくなる(「脊髄脊椎不適合症候群」を参)。
最後に)
S1の水平傾斜は傾斜がゆるやかなほど、重心が後方に移動することは述べた。ただし、これは破格のみで起こることではなく、肥満、猫背などでも起こる。もちろん、その辺のことも考慮して本文を進めていく。心配はいらない。 まとめ:ここでは腰仙部の退行型破格が、いかに全脊椎にさまざまな臨床的な悪影響を起こすかについてのべ、破格が生じる原因を進化学的に解説して見せた。進化学的な証明の方法は、その不確かさが攻撃の対象にされることはじゅうじゅう承知している。 世界中の進化生物学者は、斬新的な理論をうちたてても、即座に否定されて笑い者にされることはよく知っている。 しかし真実は進化生物学者の言う通りだということが多いと私は感じている。これを読んだ者が、ここに書いてあることを真実だと感じれば、実践すればよい。否定するのも自由である。縦弯症の法則
人はバランスをとらなければ立っていられない。よって姿勢には一定の物理的な法則が適応される。その法則から脊椎のアライメント異常がなぜ起こるのか?について考察する。 直立二足歩行の脊椎にとってアライメントを決定づける最大の要因は腰仙部にある。もう少しつっこんで言うと「仙腸関節と骨性のつながりを持つ椎体に影響を受ける」ということになる。 腰仙移行部は破格が多く、L5とS1が骨性の癒合がある場合があり、その場合は脊椎のアライメントはL5の形態に強く影響を受ける。逆にS1がL6化してしまい、仙腸関節と癒合していない場合はS2の影響を受ける。 骨盤は脊椎と下肢を接続する器であり、器の形はどんな姿勢をとっても変化させることはできない。その器に載せるているのが脊椎であるから、器がアライメントをほぼ決定づける。器の上端は通常S1であるが、破格が存在するとそれがL5になったりS2になったりすることに留意しなければならない。観察者はどこからどこまでが器なのか?ということを常に考えておく必要があるということだ。 器の下端は臼蓋である。器はこの臼蓋を中心に前後回転し、かなり自由に前後傾できる。よって器の上に載せる脊椎の傾きは器の傾きで比較的自由に操作できる。 しかしながら、器を前に傾ければ重心が前に移動し、後ろに傾ければ後方に移動するということを避けられない。 よって腰椎の傾きを変えれば重心が動き、その重心移動のバランスをとるために胸椎・頸椎が曲がったり伸びたりすることは必然となる。この必然性のため人の脊椎アライメントは無秩序には変えることができない。
逆に言うと、器の傾きで一生涯の姿勢がある程度決まってしまうということ。カイロプラクティックに行けば脊椎軸を変えられるというような単純な問題ではない。猫背になっている胸椎をたとえばカイロプラクティックで矯正したとしても、重心が後方に移動する分、頸椎か腰椎が前傾することにならざるを得ない。だから猫背が矯正されても、その上下の脊椎に後弯のしわよせが行く。現カイロプラクティックの理論はしわよせのことを考えていないので施術が新たな傷病を作ることがたびたびある。よって健常人の脊椎に施術を行えば比較的その成績はよいが、病的なアライメントを持つ患者に施術すればカイロプラクティックではほぼ必ず悪化するだろう。そして現段階でカイロプラクティックに病的脊椎アライメントを正しく診断できる能はないに等しい。
私はカイロプラクティックを否定しているのではなく、彼らこそ、もっと脊椎を物理的に、運動力学的に研究すべきである。そのため、XPを自由に撮影できる医師との共同研究をする以外に、彼らの正当な進化はあり得ないといいたいのみである。
さて、話を戻そう。器(仙椎+仙腸関節+臼蓋)の形が脊椎のおおよその軸を決めることは上で述べた。しかし、その逆もある。つまり器の上に載せる脊椎の形態がたやすく変えられない状況(たとえば側弯症)などでは脊椎の形態に器の位置を合わせるしかない。すなわち脊椎の形が器の位置を決める。脊椎のアライメントの異常さは臼蓋の前後傾斜を決定づけてしまう。臼蓋が後傾すれば体重を垂直に受ける面積が低下するため、股関節に変形が起こりやすいことは物理的に明らかである。よって脊椎軸の異常さと変形性股関節症の発生頻度は必ず相関する。
とりわけ、器の上端の椎体の傾きと位置が決まれば脊椎アライメントがどのようになるか?のおおよそが決まるのでここではそのパターンについて述べていく。脊椎外科では無造作に脊椎を固定してしまうが、その影響は器の位置を変化させ、新たな脊椎病を発生させる。そういうことを防ぐために、アライメントの原理をここで得てほしい。
脊椎モニュメント学
脊椎アライメントは器とその上に載せる曲がった3本の柱のモニュメントである。重力に抗し直立するためには必ずバランスがとれていなければならないため、器の形と3本の柱の形は無秩序に乗っかっていくわけにはいかない。 つまりそこには力学的なバランスの法則が存在する。脊椎を治療する者はカイロプラクターであろうと外科医であろうと、そのモニュメントの法則を知っておかなければならないのは当たり前のことである。これまではその当たり前のことができていなかった。「親亀こければ子亀もこける」という慣用句があるが、脊椎も同じで、親亀は器(仙骨+骨盤)であり子亀が腰椎、孫亀が胸椎、ひ孫亀が頸椎、そしてやじろべえの頭が頭蓋骨である。これらがバランスを保って上につながっている。よって親亀の形態が子や孫・ひ孫の形態に影響を及ぼす。 ここでイイタイことは親亀の形態とはS1の上縁と臼蓋矢状面傾斜のなす角度と距離を意味するということである。 角度の個人差は、よほどの破格がない限り、ほとんどないことはすでにつかんでいる。およそ60°である。この60°という角度がついていることで人は直立できるようになった。 ところが問題になるのは60°という角度を形成する椎体(ほとんどS1が担うが、移行椎の場合はL5やS2が担う)と臼蓋中心の距離である。 未完)