はじめに
前傾ネックという言葉は医学的に存在しない。これは「頭部が体幹よりも前方にシフトし、頸椎が前傾になっている状態」を私が定義づけた言葉である。後弯(前屈している状態)ではなく、頸椎の軸が前方に傾斜している前傾である。頸椎の前傾姿勢をなぜとるのか?前傾が何を意味するのか?全く知られていないが、今回は前傾ネックについてその病的意味を考察した。前傾ネックでは頸椎のアライメント測定で誤差が出てしまうことも同時に調査したので、今後、頸椎のアライメントの研究をする者たちの参考になればと思う。予備知識
- 頸椎の計測は頭蓋底から
- 頸椎のアライメントは上底を計測
前傾を調査するきっかけ
C0/7角(頭蓋底と第7頚椎上底のなす角)が35°未満の場合、過屈曲頚椎(曲がり過ぎる首)となることと相関がある(「頸椎機能撮影と臨床意義の調査」参)。しかしながら前傾ネックではこのC0/7角が必ず大きく出てしまうことに私は気づいた。(理由は次に述べる)。よって前傾ネックのXPではC0/7角が過屈曲頚椎偽陰性となりやすい。そこで正確な診断を行うために前傾ネックでは角度補正が必要になる。その補正値を調べることからこの前傾ネックの研究が始まった。C0/7角と角度補正
- 前傾のない頚椎 2.前傾のある頚椎 3.前傾+前弯 4.前傾+後弯 Z=頭蓋底角 θ=軸角 α=傾斜角
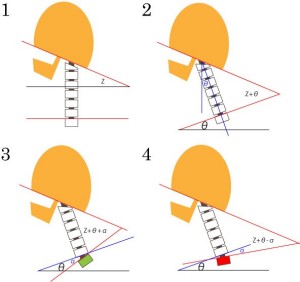
- 図1と図2を比べるとわかるように、前傾ネックとなると軸角θ°が加算されC0/7角は増大することは明らかである。
- ※私が行った122名の2-44歳の患者の頸椎側面像での調査ではLordosis型24名の頭蓋底角の平均値は25.5±6.6(1δ)であった。
- 一方Kyphosis型28名の頭蓋底角の平均値は16.4±5.6°(1δ)であった。
- Kyphosis型の症例は頸椎が後弯になるだけでなく、頭蓋骨までもが前傾傾向にあることがわかる。Kyphosis型の症例は頸椎だけでなく頭までうつむきの姿勢をとっているという結果は非常に興味深い。つまりKyphosis頸椎の人は姿勢自体も悪い(「上目づかいの姿勢」を無意識にとっている)。
さて、図2のように前傾ネックで撮影されていると軸角θ°分が加算されてC0/7=Z+θとなるが、これが前傾で角度が増大する理由である。次に、前傾ネックでは必ずどこかの椎体が後弯する。なぜならどこかで後弯が起こらない限り前傾ができないからである。この後弯位置がC7付近にある場合、図4のようになり、それ以外では図3のようになる。
結論を先に述べる。前傾シフトがある状態で撮影された頚椎側面XPでは以下のような補正をしなければC0/7角はデータとして適正ではない。つまり前傾がもしついていなかったとしたら測定値がどう変わるのか?を予想して補正する。
- 軸角θをC0/7実測値から差し引く
- 前弯ネックの場合さらにαを差し引く(C0/7-θ-α)
- 後弯ネックの場合αを加算する(C0/7-θ+α)
この3つの補正をしてはじめて臨床的にC0/7角を議論できるということを意味する。1は計測すればすぐに判明するのでたやすい。しかしながらαはアライメントの違いによって個人差が激しい。つまりθとαの関係式を算出することが難しい。
以下の写真は私の頸椎XP側面像であるが左から順に前傾を強くして撮影している。
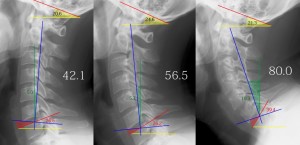 各数字は上から順に頭蓋底角(黒)、C0/7角(白)、軸角(緑)、傾斜角(赤)を示す。
頭蓋底角はほぼ一定(22°前後)。軸角が増すにつれてC0/7角(白字)が増加することがすぐわかる。よってC0/7角を比較検討する際は軸角が0°であると仮定し、軸角の角度分を補正する。補正すると、
各数字は上から順に頭蓋底角(黒)、C0/7角(白)、軸角(緑)、傾斜角(赤)を示す。
頭蓋底角はほぼ一定(22°前後)。軸角が増すにつれてC0/7角(白字)が増加することがすぐわかる。よってC0/7角を比較検討する際は軸角が0°であると仮定し、軸角の角度分を補正する。補正すると、
- 左はC0/7=42.1-(-5.0)=47.1°
- 中はC0/7=56.5-5.7=50.8°
- 右はC0/7=80.0-19.3=60.7°
さらに傾斜角の補正を考える。左と中では傾斜角に変化がない。つまり、軸角が変化しても6°以内であれば補正の必要がないであろう。しかし右では傾斜角が39.4°と中と比べて13.2°増加している。つまり、軸角がある角度を越えると傾斜がつきはじめる。ある角度とは何度なのか?を調べるためにLordosisが保たれている2歳から44歳の外来患者24例の軸角と傾斜角の関係を調査した。以下のグラフはX:軸角 Y:傾斜角
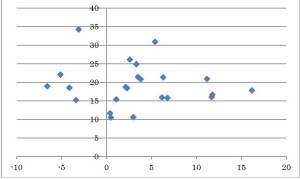
<結果>
傾斜角は20°付近を中心にほぼ帯状に広がり、軸角の変化による傾斜角の1次関数的な上昇が見られない。つまり軸角が変化しても一定に近い。この結果を受け、Lordosisが保たれている頸椎では傾斜角補正は不要と判断した。Lordosisが保たれていない場合のstudyは未。<考察>
私はXP撮影時に極端な前傾をわざと不自然にとったが、そのため極端な前弯となりC6/7が開き、傾斜角が増した。このような極端な軸角(19.3°)は上のグラフを見ても存在しないので今回の研究では除外して考える。- よって、私のC0/7=47.1° または50.8°
- これが補正後のC0/7角である。
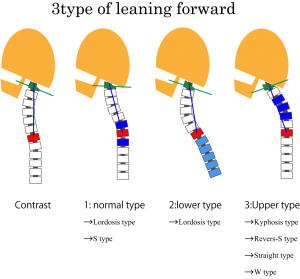
- この図は人が前傾姿勢をとった際に頸椎がどのような動きをするか?をタイプ別に図解したものである。
これが前傾で傾斜角が上昇しない理由である。前傾すると頭蓋底と軸のなす角度は鋭角(前弯)となるが、その影響で上位頸椎のC0/7角は前弯が増す。この影響は下位頸椎にも及び、下位でも前弯が起こるはずだが、下位頸椎は上述したように前傾時に後弯する。よって差し引きゼロ(相殺)となるので前傾になっても傾斜角に変化が起こりにくい。
一方、胸腰椎を曲げて前傾姿勢をとると2のLower typeのように頸椎は前弯のまま軸が前方に倒れる。つまり下位頸椎よりもさらに下方で前弯化するのがこのタイプである。 高齢者の亀背ではこういう状況になる。よって高齢者では頸椎の前弯化が起こりやすいことがわかる。一般的にはこのような前傾にはなり得ない(私の頸椎XPの右の写真)。
さて、前傾の際、C6,C7よりも上位頸椎で前弯化が起こるのはアライメント異常である。それが3のUpper typeである。一般的に我々がKyphosisと呼んでいる頸椎はこのUpper typeである。これまでの研究ではなぜ人間の頸椎がKyphosisになるのか?の原因について述べられた論文はない。しかしながらここではある仮説を立てられる。
Kyphosis neck 仮説
C5-7付近の硬膜緊張が原因という仮説:胸椎がストレートであると頸椎で後弯を起こさなければ前傾できない。しかしながら、胸椎のストレート化により頚・胸椎移行部のC7前後で硬膜が緊張していると、前傾をとった際にC7付近は前屈しにくくなる(前屈すれば硬膜が損傷する)。そのしわよせがC3,4付近の頸椎に起こりC3,4付近で強い後弯が起こる。これがKyphosis neckの原因と考える。この仮説を証明するにはKyphosis neckのMRIを調べ、C7付近の硬膜が緊張していることを証明して見せればよい。MRIで硬膜や脊髄が緊張していることを調べるには脊髄の水平断で断面積と扁平率を調べることで判明する。その理屈は「脊髄緊張の生体力学」を参。また、硬膜の走行からも緊張を読み取ることができる(「頸椎奇異運動と脊髄緊張の調査」「頸髄MRIの正常値」を参)。しかしながらもともとMRIは健常人に撮影することがあまりないため、断面積や扁平率の正常値を、男女別、年齢別に定めていくにはかなり骨が折れる。これまでの研究は健常人、疾病患者を混同し、さらにアライメント異常のタイプの分別もしないまま測定しているため信用するに値しない。よって信ぴょう性のある正常値を策定するためには相当な労力がかかる。その相当な労力をかけて調査・研究を進めている。その成果が「頸椎奇異運動と脊髄緊張の調査」「頸髄MRIの正常値」などである。
以下に男女別、年齢別、タイプ別に分類しないで調査した脊髄横断面の扁平率(147名のMRI、9歳から35歳)の平均値を示す(1.00が正円、低いほうが扁平という意味)。
| C2/3 | C5/6 | C6/7 | C7/8 | |
| 平均値 | 0.65 | 0.55 | 0.55 | 0.64 |
| 標準偏差 | 0.07 | 0.06 | 0.06 | 0.07 |
また、いまだに硬膜靭帯が存在することを知らない医師(日本の解剖学の教科書にはいまだ掲載されていないため)のために述べておくが、硬膜管は各椎体に前方、後方に靭帯で固定されており、C6/7で起こった硬膜の緊張が即座にその上位頸髄、下位胸腰髄に伝わらないようにできている。よって各椎体レベルで硬膜管(脊髄)の張力が異なるのである。
もう一度、前傾ネックの3タイプのイラストを掲載する。
- Normal typeは首を前傾させるとC7前後はわずかに後弯する。
- Lower type は高齢者によく見られるが、胸椎で後弯するタイプ。
- Upper typeは胸椎と下位頸椎がストレートであるため、上位頸椎で後弯が起こるタイプ。
上位頸椎で後弯が起こると、必ずC0/1の異常前弯化が起こる。物理的に幾何学的にこれは避け得ない(緑ラインで表示)。つまり頸椎のアライメント異常症(ストレートおよび後弯ネック)ではC0/1の前弯角上昇は必発となる。
この事実は逆にKyphosis neckの病態生理を表す。C0/1が前弯化することにより脳幹や延髄に加わる張力を軽減することができる。つまり、Kyphosis neckは延髄や脳幹の緊張を緩和させるための姿勢から発生している可能性を考える。この辺の考え方は「脊髄・脊椎不適合症候群」を参考にしていただきたい。
本研究の目的と意義を再度考える
この研究の目的:過屈曲頸椎(動的異常)を頚椎側面XPのみ(静的画像のみ)で診断する。その精度を上げるための補正値を導き出す。つまり前傾ネックが強い場合に「もしも前傾がついていなかった場合のC0/7角度」を推測することがこの調査の目的である。というのも、頚椎撮影患者のほぼ全員が頚椎に何らかの痛みを伴っているわけであるから、普段とは異なる防御姿勢をとっている可能性が高い。その防御姿勢による異常なデータを信用してアライメントと病気の相関を調査すれば、相関なしという無様な結果が出てしまう。実際に、「頚椎アライメントと肩凝りなどの不定愁訴とは相関はない」とする文献は世界に散在する。そうした思慮の浅いいい加減な論文を駆逐することがこの研究の狙いである。
補正もせず、防御姿勢をとっている患者のアライメントを無神経に計測するとデータに規則性を見出せなくなり相関が出なくなる。思慮が浅いせいで相関が出ないことをいいことに「頚椎アライメントと頸椎由来の不定愁訴は無関係である」と公言した過去の論文を私は駆逐したいと思っている。こうした論文は医学の負の遺産である。これらの思慮の浅い論文によって被害を被った頚椎手術後の患者は世界に五万と存在するのだ(手術後のアライメントの変化と不定愁訴の増加は無関係だと著名な術者が言い張るのだ。不定愁訴は手術のせいではないと断言している彼らを反省させなければならない)。
ここでは頭を少し前方に傾けただけでストレートネックや後弯ネック、S字ネックなどになってしまうこと、顎を少し引いただけでアライメントが変わることなどを解説し、そうしたpoor studyを除外せずに前弯・後弯について意見を述べている彼らの過去の論文の非を正さなければならない。
脊椎の手術が、現在も世界中で被害者を作り出している。この状況を少しでも早く脱するためより真実に近い頚椎アライメントの研究を進めなければならない。その一助にするためにこうした計測補正の研究をしている。
結果とまとめ
前傾姿勢(頭が体幹よりも前方にある姿勢)をとるとC0/7角は必ず増大する。よって頸椎の前弯を計測するのであれば、前傾姿勢で撮影されたXPには補正が必要となる。補正は軸補正と傾斜補正の二つがあるが、極端な前傾でなければ傾斜補正は必要がないことが判明した。ただし、軸補正は必要である。頸椎が前・後弯していることと病態を結びつける研究を進めるのであれば、こうした補正は必須であり、逆に言えば過去の研究は補正が行われていないのでデータとして信用性が低い。また、正確に前・後弯の調査をするのであれば頭蓋底から計測をする必要があり、頭蓋底ラインの補助線の引き方を世界で統一する必要があるがその認識は現医学にはほぼないという困った状況である。
頸椎の前傾は延髄・脳幹の緊張を緩めるために防御姿勢としてとられるものと推測する。前傾することでC0/1/2は強度の前弯となり脊柱管の距離を短縮させることができる。しかし、前傾をするにしても、胸椎がストレートである者は上位頸椎で後弯するしか方法がなく、頸椎のKyphosisはこのような原理で起こると推測した。つまり、頸椎のKyphosisは延髄や脳幹の緊張を解消するために発症し、それが成長過程で固定化されることが原因の一つであると推論を立てた。
教えてください。
ALSの方が合併してます。
この状況を少しでも良くする方法を。
今していることは、首周囲の筋肉のストレッチやほぐし、後屈位保持、ネックカラーの使用です。
ALSの進行防止として行っていることは「首周囲の筋肉のストレッチやほぐし、後屈位保持」でよいと思います。適度な運動を姿勢がよい状態で行うことも重要です。脊椎は頭から殿部まである長い器官ですから、首だけの姿勢を整えても効果が少ないのです。カイロプラクターや腱引き師などの力も借りて、全体の姿勢矯正に励んで下さい。そしてうなじを1日数回15分程度あたため、夏でもうなじにホカロンを当てるなどして血行改善に努力してください。
「前傾ネック」と思われる症状で苦しんでいます。
整形外科専門医
湿布と電気治療、マッサージだけで直らず
整体院
マッサージだけで直らず
カイロプラクティック
施術、矯正トレーニング指導され一時改善、経済的に続かずリバウンド
近々、比較的大きな総合病院の整形外科に行こうと思っていますが、ムダ
でしょうか?
整形外科では前傾ネック(医学的には後彎ネックという)を治せる者はいないと思います。カイロプラクターで「治せる」と言っている者もいますが、それは「治した」のではなく、自然に治っただけのことだと思います。なぜなら、むちうちの患者で、受傷後に前傾ネックだったのが自然に治っていたという症例もあるからです。もしも、施術で長年の慢性的な前傾ネックを治せる治療師が存在したとして、本当に治るのであれば、施術料は1000万円でも安いくらいです。本当に治せるのなら、そのくらいの価値になります。
現医学では治らないものですし、骨格は遺伝子でほぼ決まるものであり、前傾を治せるとは、その遺伝子の情報までだますことができるということを意味します。治せるものがいないとは言いませんが、いればすごいことです。前述したように、後天的なものであれば自然治癒することがあり、彼らが「治した!」とするものはおそらく後天的な前傾ネックであり、遺伝子で運命付けられている前傾ネックまでは治せないというのが、科学的な考え方であると思います。
返信ありがとうございます。
「患者として著者の診療を受けたい」ので、ご連絡をお願いします。
症状や相談事をこの場にてお聞かせ願えますでしょうか?