SLRの印象 教科書を鵜呑みにせず、真実を追究してきた整形外科医であればすぐに気付くであろうことがある。それは絶大な診断的決め手として重要視されているSLR testが神経根障害を確実に反映しておらず、特定の患者でしか陽性と出ない、または激しい腰痛を伴っていると偽陽性と出てしまうということ。
さらに高齢者にSLR testを行っても陰性であることが多く、また症状として明らかに坐骨神経痛があるのにSLR testが出ないことが決して少なくないことに気づく。
また、間欠性跛行などの症状を持つ者にこのテストを行っても全くといってよいほど陽性と出ない。つまりSLR testは多くの医師たちが信頼を寄せているほど神経根障害に対して特異性が高くない。
にもかかわらずSLR testが絶対的な神経根障害の有無を調べる検査として高く位置づけされてきたことに違和感を私は覚える。おそらくそう感じているのは私だけではないはずである。
例えば腰椎の手術を最終的に行うかどうかの判断にSLR testが用いられたり、後遺症診断の他覚所見の決め手にされたり、カルテ記載には絶対に欠かすことのできない徒手テストと位置づけされていたり、詐病を見抜いたり、非器質的かどうかを見分けるための手段とされたり…。この徒手testが神経根障害の有無で最重要な診断の決め手の一つとして認識され利用されているが、それがかえって整形外科医の診断を迷走させていると思う。ここではSLR testで陽性と出ることが医学的に一体何を意味するのか?を考察し、SLR testの欠点を明らかにする。
SLR testは動的病態には偽陰性と出る
腰部脊柱管狭窄症の間欠性跛行の症状を持つ患者にSLRを行っても陽性所見はほとんどの患者で見当たらない。同様に立位でのみ痛みが出現する患者、特定の体重移動でのみ痛みが出る患者、長時間の座位で痛みが出る患者などでもほとんど陽性所見が認められない。高齢者では陽性と出る患者の方が少ない(一方若年者では比較的陽性と出る者が多い)。これらの事実を真摯に受け止めれば、SLRは「神経根障害の有無を調べるための確実な検査法」として置づけされていることに違和感を覚えるが、先生方はそう感じたことはなかっただろうか?
神経根障害で痛みが出る場合
- 繰り返しの刺激で痛みが出る
- ある一定の姿勢で痛みが出る
- 一定時間以上の神経根へのストレスでのみ痛みが出る
- ある強さ以上の神経根へのストレスでのみ痛みが出る
上に挙げた1~4に該当する患者がごく少数というのであれば、SLR testは価値のある診断法となるであろう。しかし、私は主に高齢者を診療しているせいかもしれないが大半が陰性と出る。特に慢性腰神経痛患者ではSLRはほとんど陽性と出ないと言い切れる。つまり偽陰性の宝庫である。そんな感度の悪い検査を「確実な検査法」と位置づけるわけにはいかない(「確実な検査法」とは私が言っているわけではなく教科書にそう書かれている。それは日本だけでなく世界で広くそう認識されている)。
SLR test陽性の典型例は多くない
強烈な腰痛を訴える患者ではSLR testは神経根性の疼痛がない場合も陽性と出ることは医者ならば経験上誰もが認識している。これらの患者でSLRが陽性であっても根性疼痛を誘発しているとは断定ができない。しかも根性の腰痛が存在することをほとんどの整形外科医が認識していない。本来、腰痛と根性疼痛の明瞭な境界がない。よってSLRの判定は典型例を除いて困難である。もちろんSLR testにおいて「伸筋の硬直を認め20°前後でロッキングする」などの髄膜刺激に似たような症状が出るのであればそれを特異性の高い所見として陽性ととってもよいだろう。しかしそうした典型例に遭遇するのは全神経痛患者の何割にあたるか?直視したほうがいい。典型例はほとんどいない。
ヘルニア専門病院の外来なら別であるが、一般の診療所ではSLRの陽性所見の典型例(髄膜刺激症状のような)に遭遇することはめったにない。だいいち、陽性とするにも激烈な腰痛があれば神経根症状以外の痛みも誘発されるので、それが腰痛の関連痛なのか神経根性の疼痛なのかを明確に区別することはSLR testでは不可能である。
だから私は「20°くらいで坐骨神経痛が強烈に出る」場合くらいしかSLRを参考にしない。そして、そのような典型例は極めて少ないので一般の診療所でこのテストはほぼ診察の役に立たないと考えるに至っている。
偽陰性も偽陽性も多いこの手の診断テスト。これのどこが「確実な検査法」なのだろう。にもかかわらず世界はこのテストに診断を依存し過ぎているので困惑している。
SLRやラゼーグ徴候が何を意味しているか誰もわかっていない
診察で徒手検査をする時、もっとも重要なことはそれが何を意味しているのか?を認識していることである。SLR testやラゼーグ徴候は神経根の伸張試験をしていると一般的にはそう思われている。しかし実際は皆が考えているほど単純ではない。坐骨神経を引っ張れば、その緊張が馬尾に伝わるかどうか?を考える。馬尾は硬膜という硬いジーンズのズボンをはいていると考えていい。ジーンズの袖は坐骨神経の周膜となって接着しているので坐骨神経を引っ張ればジーンズの袖が引っ張られることになる。しかしこのジーンズの袖は椎間孔に靭帯で固定されている。Hoffmann硬膜靭帯により硬膜管は後縦靭帯に固定され、神経根は外側根靭帯で椎弓根に固定されている。
よって坐骨神経を引っ張っても、最大で4~5ミリ程度しか動かず、それ以上引っ張っても馬尾にはそのテンションが伝わらない仕組みになっている。つまり硬膜管内の神経根に5ミリ以上の遊び(動きのゆとり)がある場合はテンションが伝わらず、神経根へのストレスにはなりにくいのである。
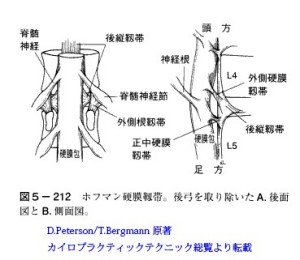 D.Peterson/T.Bergmann 原著 カイロプラクティックテクニック総覧より
D.Peterson/T.Bergmann 原著 カイロプラクティックテクニック総覧より
したがってSLRやラゼーグは坐骨神経を引っ張ってはいるが、遊びが存在している場合は神経根を引っ張っていることにはなっていない(外側根靭帯には最大で4~5ミリの遊びがあると思われる)。
しかも、外側根靭帯は後根神経節を保護する形で硬膜袖を固定しているので、坐骨神経を引っ張っても後根神経節には直接その牽引ストレスが伝わらないような構造になっている。いわば、神経根にもともと強いテンションが存在している時にのみSLRやラゼーグが陽性となる。
SLR関連の論文は考えが単純である
SLR testで神経根の血流が低下する実験、屍体標本を用いて後根神経節が4~5ミリ動くという実験、ヘルニアなどがあるとSLR時の神経根の可動性が低下する実験などの論文がある。これらの論文ではSLR testで神経根が緊張するといいたいのであろうが、そう単純ではない。最近の脊椎の詳しい解剖学では上の図のように後根神経節が外側根靭帯で椎弓根に固定されていることがわかっている。この靭帯がある以上、後根神経節は許容範囲を超えては末梢に動かない。おそらくその許容範囲は靭帯の解剖学的位置関係から推測すると5ミリ未満と思われる。
ラゼーグ徴候は別名「坐骨神経伸張テスト」と言われるが、坐骨神経をどれほど伸張させても髄内の馬尾にはその緊張が伝わらない仕組みになっている(伝わるとしても5mm未満しか引っ張ることができない)。
そもそも高齢者のヘルニアではSLRが陽性になりにくい。高齢者の場合、身長が短縮しているので馬尾は弛緩しているからである。健常な脊髄であれば、坐骨神経が4~5ミリ末梢に動いたところで神経根は緊張などしない。ヘルニアが少しあっても緊張しない
SLRやラゼーグは下肢を伸展したまま挙上させると坐骨神経が引っ張られ、ヘルニア部分でより強い圧迫を受けて痛みが発生すると考えられていたが、この考え方は外側根靭帯の存在により否定されざるを得ない。例えば仮に、SLRやラゼーグを腰椎をLordosis(前弯)の状態で施行すれば、下肢を持ち上げても大半が陽性にはならないと予想される。
「Lordosisにすれば髄内の馬尾のテンションは低下する。だからLordosisをキープした状態でSLRを検査すれば陽性と出る患者の数が激減するはずである」。この文章を最後まで忘れずに頭に留めておいてほしい。
この文章は詐病を見抜くとされるFlip testが、実は詐病をあばくことなどできるはずがないことの証拠となる。Flip testは座位で行うSLR testと位置づけられているが、座位での膝伸展テストでは腰椎をLordosisのままキープできる。よって座位の状態で膝を伸展させても陽性と出にくい。
したがってFlip testで神経根症の詐病をあばくなどできない。偽陰性が多すぎる検査法なのでSLR(+)かつFlip(-)=詐病と診断すれば、詐病だらけとなる。だが、その茶番で詐病扱いされた患者は五万といる。全く失礼な話だが、世界ではその失礼な検査法がまだまかり通っている。すなわち、下肢を挙上することで坐骨神経を引っ張ることができるのは5mm未満。その5mmで脊柱管内の神経根は緊張するとは限らない。
SLRの真に意味するところ
さて、極めつけなのは新鮮屍体標本でのSLR testでは後根神経節が椎弓根側(頭側)へ動くことが確認されているという論文(Smithら)。SLRやラゼーグは坐骨神経伸張テストなのだからSLRを行えば後根神経節は尾側に動くべきである。しかし実際は神経根が中枢側に引っ張られているではないか!SLRやラゼーグ徴候は坐骨神経を伸張して神経根にストレスをかける検査法ではない。骨盤の強力な前屈(腰椎後弯)を強制することで脊柱管距離を延ばし、硬膜袖や硬膜管に伸張ストレスをかけるテストなのである。だから神経根が中枢に引っ張られる。
SLRを行うと坐骨を起始とするハムストリングスや臀筋に引っ張られ、骨盤が強力に前屈する。そのため腰椎は最大の後弯位をとる。脊椎が後弯最大となると硬膜管や硬膜袖が緊張する。これが真のSLRの意味である。坐骨神経の伸張とはほぼ無関係であることがSmithらの論文ですでに証明されているも同然である。
以下の図はそれをXPで説明したものである。
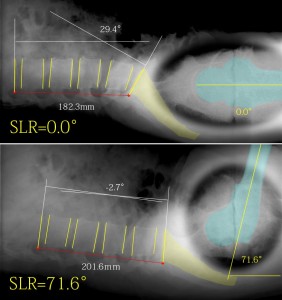 これは筆者が診察台上に仰臥位になった状態を側面からX線で撮影したもの。上がSLR 0°で下がSLR 71.6°である。SLR testを行うと腰椎がLordosis(後弯)になることがわかる。L1下縁とS1上縁の角度を計測すると、SLR施行で42.1°後弯となる。
これは筆者が診察台上に仰臥位になった状態を側面からX線で撮影したもの。上がSLR 0°で下がSLR 71.6°である。SLR testを行うと腰椎がLordosis(後弯)になることがわかる。L1下縁とS1上縁の角度を計測すると、SLR施行で42.1°後弯となる。
そして極めつけは脊柱管の直線距離である(赤で示したライン)。SLR testを行った下の図では赤ラインの全長=201.6mm。SLRを行わない状態では赤ラインの全長=182.3mm。つまりSLR=71.6°で馬尾(神経根)は物理的に最低でも19.3mm、脊柱管が引き伸ばされてしまうことがわかる。
SLRで神経根に緊張が及ぶのは坐骨神経が引っ張られているせいではなく脊柱管が前屈して距離が伸びたことが原因であることがわかるだろう。
私が文頭で「SLRが坐骨神経伸張テストにはなっていない」と言ったのはこうした理由である。SLRの本当の意味は腰椎後弯テストにすぎない。だからこそ神経根障害が存在していても偽陽性や偽陰性が多発し、Flip testで詐病を見破ることなどできないのである。
坐骨神経の可動性
次にSLRを行った時の坐骨神経の可動性を3Dを用いてシミュレーションしてみた。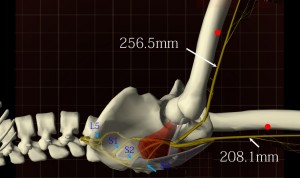 坐骨神経は梨状筋と内閉鎖筋筋膜の隙間を通って大腿骨後面へと向かうが、SLR時、坐骨神経はここでもっとも伸展される。伸展されるおよその距離を計測するために大腿骨に赤の点をつけた。梨状筋と内閉鎖筋筋膜の隙間部から赤の点までを計測したところ、SLR施行時には256.5mm、仰臥位時は208.1mmであった。よって物理的な伸展距離はおよそ48.4mmであった(縮尺を私のXPと等倍にして計測)。
坐骨神経は梨状筋と内閉鎖筋筋膜の隙間を通って大腿骨後面へと向かうが、SLR時、坐骨神経はここでもっとも伸展される。伸展されるおよその距離を計測するために大腿骨に赤の点をつけた。梨状筋と内閉鎖筋筋膜の隙間部から赤の点までを計測したところ、SLR施行時には256.5mm、仰臥位時は208.1mmであった。よって物理的な伸展距離はおよそ48.4mmであった(縮尺を私のXPと等倍にして計測)。
さて、SLR施行時、48.4mm末梢側に坐骨神経が動くとして、その動きがL5からS3までの後根神経節に伝わるかどうか?を考えなければならない。坐骨神経はこの図のように直線走行していない。直線に見えても立体的にはカーブを描いている。つまり伸展されてもゆとりがある。ゆとりはおそらく個人差があると思われるが、最低でも2~3cmはあるであろう。さらに坐骨神経自体の伸縮性を考慮する。
Smithらによると伸張率がL5で2.8%、S1で3.4%というから、仮に坐骨神経の全長を120cmとすれば3~4cmの伸縮性があると考えられる。この二つを合計すれば坐骨神経は5~7cmの可動性があると思われ、先ほどの3Dイラストによる実測値48.4mmのさらに上を行く。よって股関節を屈曲にしても神経根には強い張力が伝わらない。
この推測が正しければ、SLRやラゼーグでは坐骨神経はほとんど伸展されない。実際、それを証明するようにSmithの実験ではSLR60°以内でL5が0.4~4.5mm、S1が1~5mmしか末梢に動かなかったとある。先ほどのLordosisにおける脊柱管の伸展19.3mmに比べてかなり小さい。
さらに付け加えると、坐骨神経の構成されているL5~S3までの神経のうち、一本でも緊張すればそれがストッパーとなるので他の3本はそれ以上緊張しない。よってSLRやラゼーグでL5からS3まで神経根のどれが緊張するかは未知数である。施行者の都合がいいようにL5やS1のみが偶然に緊張してくれるとは思えない。例えば、SLR施行時にS3が緊張したとすると、他のL5、S1、S2は緊張しえない。これもSLRやラゼーグに偽陰性が多い理由であろう。
Flip testの無意味さを知る(誤って用いられてきた坐骨神経伸展テスト)
脊椎を専門にしている医者ならMacnab腰痛という本を読んだことがある方が多いと思う。アメリカ人的なユニークな発想で書かれているこの書物はおもしろいが、ここで紹介されているFlip testやその他演技行動を見抜く診断方法を用いて、坐骨神経患者を「精神異常者」扱い「詐病」扱いしたことがある医者は世界に少なくないと思われる。1980年にWaddellらが腰痛の演技行動を見破る論文を書いているが、こういったものが思慮の浅いものであった場合、腰痛関連で訴訟を起こして賠償金請求をしている患者たちを敗訴に突き落とすことになる。残念ながら私は彼らの診断テストが思慮の浅いものであることをここで示さなければならない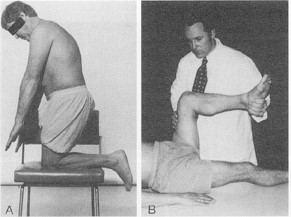 A:演技行動。膝立ちではハムストリングが弛緩するため腰椎の屈曲がもっと可能なはずである。
B:股関節と膝を屈曲すると、患者は腰痛を身ぶりで訴えるが、これは器質的な痛みでは起こらない。
A:演技行動。膝立ちではハムストリングが弛緩するため腰椎の屈曲がもっと可能なはずである。
B:股関節と膝を屈曲すると、患者は腰痛を身ぶりで訴えるが、これは器質的な痛みでは起こらない。
とMacnab腰痛に書かれている。が、これはハムストリングを伸展(緊張)させることが坐骨神経を伸展し、神経根を強く牽引するという誤った考えが前提となっている。
私は神経根の緊張にハムストリングはほとんど関与せず、主に腰椎の後弯が関与することをここで示した。ならばAのようにハムストリングが弛緩していても、前傾姿勢をとれば腰椎後弯となって神経根が伸張することは理にかなっており、これを演技と決めつけるのは正当ではない。
Bのような状態では確かにハムストリングは弛緩しているが、この操作で少しでも骨盤が前屈するのであればその影響で神経根が伸張して痛みを訴えることは理にかなっている。よってこれを演技と決めつけるのは正当ではない。
以下Macnab腰痛原文 「演技行動。flip test。 A:患者は自発的にSLRを制限を示す。 B:座位で、SLRは90°可能である。AとBの違いは椎間板ヘルニアによる神経根の緊張では説明できない。むしろ、このSLRの違いは非器質的反応に基づいていると説明することでのみ可能である。 C:本当に神経根緊張があれば、患者は座位SLRテストで後方へ”ひっくりかえる”。」
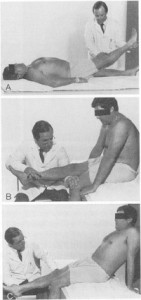
しかし、これらの記述も正当性に欠ける。というのも、Bのような座位では脊椎を前弯に保っておくことができるからである。理由はXPを用いて下に記す。仰臥位で行うSLR testは骨盤がハムストリングや臀筋に引っ張られ、腰椎に強烈な後弯をもたらすが、flip testの座位では坐骨が体重によって診察台としっかり固定されており、Bのように膝を伸展させたとしても骨盤が前屈強制とはならない。
Bの図では被験者がわざと腰椎後弯をとっているが、前弯位の姿勢のまま座位をキープすることも容易にできる。つまりflip testは腰椎後弯テストにはなりえない。これがSLR testと全く異なる点である。早い話がflip testが陽性と出ない患者は少なくない。にもかかわらず、陽性と出ない者を演技行動と決めつけてしまうところがよろしくない。
これらの診断テストで演技行動かそうでないかを判定することは、絶対に悪いとは言わないが、真に神経痛のある患者たちを大勢詐病の犯罪者扱いしてしまいかねないことを心配する。なぜなら医者が行う詐病との診断は法律的にも強制力を持ち、白でも黒にできるからだ。
SLRやラゼーグを「坐骨神経が伸張されて起こる現象」と思われているからこそこういうミスジャッジを招いている。今一度言うがSLRやラゼーグは坐骨神経伸張テストではない!
座位では強い腰椎後弯にならない
これは私が普通に座位をとった時(右)と仰臥位でSLR testを行っている時(左)の腰椎側面XPである。左の場合は明らかなLordosisとなるが右の場合はKyphosisとなり前弯が40.2°である(無理に意識的に腰椎伸展位をとっているわけではない)。このように座位では、意識的に後弯をしようとしない限り脊椎は前弯となるのが普通である。したがってこの状態で膝を伸展位にしても神経根は緊張しない。これがflip testを意味なしと断定した理由である。flip testをMacnabは座位でのSLR testと考えているが、実際はその考え方は正しくない。flip testでは意識的にしない限り腰椎は後弯に強制されることはない。
FNSTやSLR testは何を診ている?
結局のところSLR testは腰椎後弯負荷テストであり、坐骨神経伸張テストではないことを私はここで証明して見せた。よってこれと同様な位置づけにあるFNST testも大腿神経の伸張テストになり得ていない。というのも、大腿神経にもある程度の遊びと伸張性があるはずで、膝を屈曲にしたくらいでは後根神経節が大きく移動しない。また、外側根靭帯の存在により、大腿神経をどれほど伸長させようが、その移動範囲は限定されている。また、高齢者では筋や腱の伸長性の低下によりFNSTの手技で激しい痛みを生じ、これが偽陽性を生む。これらの理由よりFNSTもその診断的意義は医師たちが期待しているほどではない。ではなぜFNST testで痛みが増強され左右差(患肢と健肢の差)が出るのか?という疑問が起こる。
FNST testでは腰椎は後弯を強制されない。よって神経根が頭側に引き込まれることは少ない。ならばこのテストで痛みが増強する理由は神経根(後根神経節)にアロディニアが生じているからだと言える。
アロディニアが存在していれば、痛み刺激以外の触覚や温覚、振動覚でさえも痛みとして脳へと伝達される。FNST testによって大腿四頭筋が伸長され、その痛みが増幅されて伝わるのは理にかなっている。患肢と健肢の痛みの強さの差はアロディニアによる。少し横暴な言い方になるかもしれないが、私はFNST testはアロディニアによる神経根の易刺激性を意味しているにすぎないと思っている。
当然ながら、SLR testでも、神経根にアロディニアがあれば何をどうやっても陽性と出るわけで、仰臥位で膝を屈曲させただけでも骨盤が軽く前屈して神経根に緊張をもたらし、痛みが出ることがあるだろう。しかしMacnabによるとそれは詐病(演技)として扱われるわけである。それは患者を冒涜している。
少なくとも我々はアロディニアによってテストが陽性と出ている場合と、純粋に神経根が伸長されて痛みが出ている場合を明確に区別する手段を持たない。そういう不確かな診察手段であるSLR testで、他覚所見のあるなしや詐病のあるなし、手術適応のあるなしを決めているというかなり横暴なことを医者の権力において行使しているという認識を持っていなければならない。私は最終的にそれが言いたいがためにこの文章を書いている。我々はその過去の過ちを反省しないとすれば愚かである。
SLR testの特異性を考察する
私がこれまで真摯に患者を診察してきた限り、SLR testはかなり疾患特異性のあるテストであると感じている。つまり、ある特定の患者でしか陽性と出ないという意味。このテストが広く神経根障害のあるなしを判定できるほど価値の高い診断テストではない。少なくとも、腰椎後弯において”直ちに”痛みが出るという特殊な状態でしか陽性と出ない。”直ちに”である。通常、神経根は伸長ストレスを受けたとしても、”直ちに”痛みが出るということはない。伸長されることで神経根への血流量が落ちるとしてもそれが”直ちに”痛みを誘発しない。しかしSLR testは”直ちに”出現する痛み、即時の下肢の挙上不可を陽性とするわけであり、かなり特異的な症状を診断していることになっている。
後根神経節や後角などに強い炎症が存在し、アロディニアの状態になっていないと”直ちに”痛みが誘発されることは難しい。よって私はSLR testやFNST test陽性とは神経根にアロディニアがあることを意味していると考える。さらに20mm未満の神経根の伸長で神経根が強い張力を受けてしまう場合に陽性と出る。つまり、もともと神経根の長さに余裕がなく、脊柱管内で緊張傾向にある症例で陽性と出る。ヘルニアのあるなしは必須ではない。
SLR testやラゼーグ徴候は髄膜刺激テストである
結局、最終的にSLR testやラゼーグ徴候は何を診ているのか?という疑問をこの文章を読んだ誰もが持つ。その答えは髄膜刺激である。つまり腰椎後弯強制による硬膜管、および硬膜袖の伸長ストレステストである。決して坐骨神経や大腿神経などの末梢神経の伸長テストではない!末梢神経をストレッチしても髄膜(硬膜管や硬膜袖)にその力学的エネルギーは伝わらない。その理由は外側根靭帯の存在である。もし、ストレッチするとその力が神経根に伝わるのであれば、神経根はヘルニアなどが存在しているとたやすく引き抜き損傷が起こる。が、そんな事故には遭遇しない。第一、坐骨神経や大腿神経はその全走行でかなりの遊びがある。それにひきかえ、脊柱管の長さが変化することによる馬尾への伸長ストレスは「絶対的」である。脊柱側弯や脊柱後弯などによりすでに馬尾が伸長され、緊張がある状態の者にとって後弯強制は絶対的な緊張をもたらし、そこには「遊び」が物理的に存在しない。よって腰椎後弯強制で髄膜刺激症状が出現する。
髄膜刺激症状は現在のところ一般的な医師の知識としては上位の脊椎(延髄や頚髄)でしかその存在が認識されていない(頭痛、吐き気、項部の硬直など)。しかしながら下位の脊椎(胸髄や腰髄)でも髄膜刺激症状に該当する症状がある。
私は脊柱起立筋の凝りがまさにその髄膜刺激症状であると考えているが、この考え方は現医学から飛躍しすぎているため理解していただくことはたやすくないと思うので、多くの論文を携え、少しずつ証明していく。その地固めの研究が進行中である。
特に腰髄と仙髄の髄膜刺激症状はインポテンツや過活動性膀胱として現れると考察するに至っているが、この考え方もまた現医学から飛躍しすぎているため理解してもらいにくい。よって証拠を集めている最中である(現在、証拠は十分とはいえないが、実際に治療を成功させている)。
さらに子供の成長痛の多くも腰髄の髄膜刺激症状であると考えている。まあ、現時点で証拠はなくとも真実はいずれ証明される。髄膜の中でもっとも強靭な硬膜が強い張力を受けると、最短距離を走ろうとするため、馬尾や周辺血管と摩擦を起こし炎症を起こすことが一つの病態生理と考える。
興味深いことはラゼーグ徴候を調べると「髄膜刺激症状」の診断の項目に掲載されていたことである(最新整形外科学大系10巻)。すでに一部専門家の間ではきちんと理解されていることにうれしく思った。しかし、SLR testが髄膜刺激症状の誘発であるという斬新な考え方は掲載されていなかったが。
SLR testは交通事故と密接
交通事故で腰痛・下肢痛を訴える患者の場合、担当医はほぼ必ずSLR testを行いその結果をカルテに記載する。その理由は保険会社の事故調査員がSLR testの陽性か陰性かで詐病や演技、誇張のあるなしを判断しようとする傾向があるからだ。だから調査員に質問された際に答えられるように、SLR testを行っておくことが医師の間で常識化している。この傾向はおそらく世界中でそうであろう。SLR testは腰痛・下肢痛を訴える患者の唯一の他覚所見であるから、自覚症状を信じず、他覚所見だけを頼りに支払いを行おうとしている保険会社はSLR testを最重要所見と位置づけしている(SLR test(-)であると医療費や慰謝料の支払い額を少なくされる傾向がある)。
そればかりか、後遺症の級を判定する際にSLR testが重視され、これが陰性であると判定が通らない確率が増す。そういった法律上の病気認定に利用されているテストである。よってSLR testが神経根の損傷のあるなしを「的確に診断ができないツール」であることを私がこのように示したために、今後のSLR testの位置づけを「価値ある診断テスト」から「参考程度にしかならないテスト」へと格下げせざるを得なくなるであろう。SLRが後遺症の級認定に使用できる価値などないだろう。
23歳医学生です。
SLRテストに対する見解は大変驚きました。二つ質問させてください。
参考書(Medic media)によれば、SLRテストはL4以下の神経根症状を検出し、FNSTではそれより高位の症状を検出するとあります。「脊柱管の長さを変えることによって硬膜の牽引(神経根牽引)が生じる」という考えでは、この脊椎レベルに分けた分類は無意味なものでしょうか。
髄膜刺激徴候として知られるKernig徴候についてはどうでしょうか。テスト内で股関節と膝関節を90度に曲げる段階から、膝関節を伸ばす意味はあるのでしょうか。股関節を90度に曲げた段階ですでに腰椎の後弯は完成していると考えます。
どうかご意見をお聞かせください。
徒手テストに関して学生時代から疑問を持つという精神に大変うれしいです。学生は医学書を正しいものと思い込んで(洗脳されて)育つので、医学書を疑う姿勢が皆無となることが多いのです。医師になってからはその傾向はさらに強くなり、教授の意見には逆らわないという条件反射をおぼえこまされます。これらが医学研究のさまたげになっているのですが、その風習を吹き飛ばすのは、いつだって人間の好奇心。真実を求める心だと思います。
まあ、私の意見はあまり参考にされないことを、ますお勧めします。誰に言っても「ばかげたことを」と言われるだけです。試験に合格するためだけに、まずは医学書を丸暗記してください。疑問を持つのは実際に臨床をして、医学書に書いてあることが実情と一致しないことを経験してからでよいと思います。
神経根のテストでは私は5ミリは動くがそれ以上は遊びがないから動かないという意見です。よって、5ミリで症状が出る場合はこの限りにあらずということになります。また、脊柱管のポジションと硬膜の緊張の関係は、脊椎の形態、側弯や湾曲の違いや多椎、脊椎奇形などによって個人差があるため、一様ではありません。
徒手テストはそういう個人差を無視しているということを頭に入れておけば、よいと思います。
もしも、本気でこの手の研究をするのであれば、脊椎の発生学から学び、そして恐竜の脊椎や、二足歩行の脊椎などを研究し、重心の位置がどうなるか、なぜ脊椎に前腕後弯がついているのかの意味などを独自で学んでいかなければなりません。それを研究している者はいませんので、全部自分一人でやらねばなりません。私はそれをやりましたが、途中で挫折しました。途方もなく根気のいる研究となります。やる価値はありますが、誰も認めてくれません。
ただ、あなたにがんばってもらいたいと思うのは、常に患者の立場に立ち、患者を肉親と思い、どうやったら、他の医者が治せないものを自分が治してあげられるか?を考える医者になってほしいと思うことです。それがなければ医学は進みません。しかし、そういう研究をすることを許されているのは教授だけなのですよ。一般の医者は教授よりも前に出てはいけないしきたりになっています(そのうち経験します)。
ですが、そんな勢力には負けてほしくないです。
ただ、現時点では、医学書通りに、疑問を持たずに丸暗記してください。医学はあなたが考えているほどなまやさしいものではなく、99%がわからないことばかりなのです。わかっているのは1%。傲慢な教授たちはそう考えていません。私たちは医者である前に、一人の人間として、もう少し謙虚に生きていきたいと思います。
こういう疑問を持つのですから、良い医者になれると信じています。