はじめに
痛みを治療するには各種ブロック注射が非常に有効であることは誰もが知っている。だが、難治性の疾患、慢性の疾患、繰り返し再燃する疾患でのブロック治療は非常に複雑で経験の浅い医師にはまったく未知の世界である。ここでは様々な難治性の神経因性の疼痛を治療してきた実績に基づき、「簡単には治ることのない疾患」のそれぞれで有効な治療法を紹介していく。通常は手術を必要とするレベルの患者をブロック注射のみでどこまで全治させることができるか?の治療概念から治療方法までを紹介していく。治療の目標
目標があるから治療法が選択されるという意識を医師が持つことがもっとも重要である。来院した患者にベルトコンベアー式に決まった治療をするのなら医者は不要である。NSAIDとシップを処方するだけなら薬局で事足りる。重要なことは患者が望んでいる治療到達ラインがどこにあり、それを達成するには何をしなければならないか?によって治療法が選択されるべきである。治療法が決まったとしても、患者側が拒否する場合もあるが、私の場合、きちんと必要性を説いてブロックを受け入れていただいている。治療目標があってそれをきちんと説明すればいたずらに患者に治療を拒否されることは少ない。
VAS(Visual analog scale)と仕事が可能な痛みライン
私は腰痛の場合VAS=5が日常生活を普通に送れるかどうかのボーダーラインと設定し、VAS=3が普通に仕事ができるボーダーラインとしている。これはあくまで疾患が腰痛の場合であって、頚肩腕痛であるなら日常生活はVAS=10でも過ごせるし、仕事もVAS=8で可能であると思われる。ここでは腰痛をモデルに治療を検討していく。つまり、日常生活を送ることが目的の患者にはVASが5を下回る治療目標を立て、仕事ができることを目標の患者にはVASが3を下回るよう治療目標を定める。ちなみに家事はれっきとした仕事である。
薬の経口投与の場合
次にもっとも一般的な治療であるNSAIDSなどの経口投薬(Oral dosage)について普通に考える。労働者世代で腰痛を経口薬で治療するのなら1~2週以内にVAS≦5とするのが現実的である。2週を過ぎても痛みが半分にもならないような治療なら最初からするべきではない。それをするなら医師として患者を治そうとする誠実さに欠けている。つまり、経口投薬は2週以内にVASが5以下になると予想を立てた場合に処方すべきである。そうならないと思っているのに経口薬だけ処方するのは医師として失格であると私は考えている。自分の立場で考えれば、そんな医師のところには二度と行かないはずである。社会人であるなら仕事を2週間も穴をあけられないのだから。
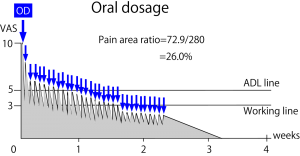 この図は経口投薬(青矢印)で痛みが消失していく過程を示したもの。このように痛みが消失していくと見通しが立つ場合のみ経口投薬が望ましい。
この図は経口投薬(青矢印)で痛みが消失していく過程を示したもの。このように痛みが消失していくと見通しが立つ場合のみ経口投薬が望ましい。
Pain areaについては後で述べるが、痛みはVASなどでとらえることは点としてしかとらえておらず、全体的な苦痛を表すには不適切である。本来は痛みが続いている強さと時間を掛け合わせたもので表すべきであり、図のグレーで表すような面積で苦痛を評価するべきである。疼痛治療をする場合はVASを指標にするにはあまりにも乱暴すぎて、実際私はVASを臨床的指標にしていない。考えるべきは全体である。
経口投薬が不適切である場合
次の図のように経口投薬を繰り返し行ったとしても、2週間以内に労働が可能となるまでに痛みが低下しない場合、経口投薬単独では治療が不適切である。最近ではこのような場合、トラムセットなどの準麻薬や、リリカなど、より中枢に効果を発揮する鎮痛薬を追加して痛みを無理やり低下させるといったかなり乱暴な治療法がどこの施設でも行われるようになってきた。自分が患者の身になって考えたことがあるだろうか。これら3剤を、痛いからといってどんどん増量して服用していく。原因疾患を治療せずに痛みと言う現症をおさえるためだけに経口薬を増やす。それは医師として正しいことなのか考えてほしいと思う。次のような例では経口投薬で治療をするのは無理である。
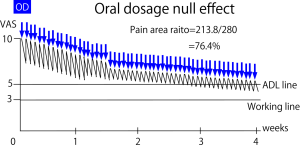 このような治療を医師が選択した場合、患者は医師に対し不信感を持ち、怒りをあらわにするのが普通である。このような苦痛が長期間持続するのは地獄である。
このような治療を医師が選択した場合、患者は医師に対し不信感を持ち、怒りをあらわにするのが普通である。このような苦痛が長期間持続するのは地獄である。
適切な処置ができる腕がないのなら、適切な処置のできる医師に紹介状を書いて送るべきではなかろうか? どのみち、このような処方のみで患者を帰した場合、1週間を待たずして、患者は他の医師のところにかかる。そうやって私の外来にやってきた患者は多い。
硬膜外ブロックの劇的効果
経口投薬が全く無効である上記の患者に硬膜外ブロック(Epi)を行った場合の一般的な改善パターンである(激痛を訴えた患者の5割近くはEpiを行えばこのように治る)。下の図はEpi(硬膜外ブロック)を1度行うと、即座に痛みが10分の1程度になり、その効果が徐々に切れ、半日後には少々ぶり返しVAS=3付近になるが、睡眠や休養を心がけることで徐々に痛みが軽くなる。しかし油断していて再び6日目に再発させ、少々痛くなるVAS=2、この痛みも同様に徐々に軽くなり、2w過ぎて少々再発させ…を繰り返し痛みが消失していくパターンをしめしている。たった一度のEpiで痛みが軽快していくパターンである。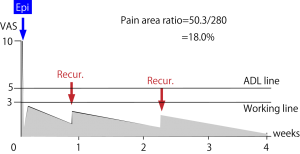 この図のPain are(グレーに塗った部分の面積)は50.3、全体の面積が10×28=280.よってPain areaは全体の18.0%(Pain area ratio)である。経口投薬無効例では76.4%。
この図のPain are(グレーに塗った部分の面積)は50.3、全体の面積が10×28=280.よってPain areaは全体の18.0%(Pain area ratio)である。経口投薬無効例では76.4%。
無効例にEpiを行うことによってこの図のようになるのであれば4週間全体の苦痛を76.4→18.0と4分の1以下にできたことを意味する。 しかも翌日から仕事も可能である。(Recur=Recurrence、再燃の意)。たとえEpiに多少のリスクがあるにしても、労働者にとってはEpiでの治療の方が経口投薬よりはるかにメリットが大きい。よって、経口投薬が無効と思われる患者には初回からEpiをするのが最良の治療である。
経口投薬が効果アリの最初のグラフと比較すると、3週以降は治療効果が同じである。だが最初の一週間を比較するとPain areaは倍近い。つまり、次の日から仕事をしたい人にはたとえ経口投薬が有効と判断してもEpiを行ってあげるべきである(以下の図)。
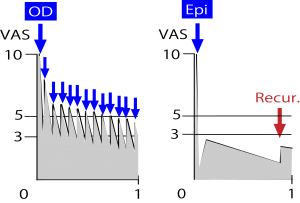 これが疼痛治療の本来の考え方である。4週後の痛みはみんな同じ!と不誠実なことを言って患者の社会人としての生活をないがしろにするのは医師として恥ずかしいと心得てほしい。もちろん、会社を休める場合、仕事内容が軽作業である場合は経口投薬でよいであろう。だが、そうでない場合はEpiの選択肢があることを患者に告げることである。
これが疼痛治療の本来の考え方である。4週後の痛みはみんな同じ!と不誠実なことを言って患者の社会人としての生活をないがしろにするのは医師として恥ずかしいと心得てほしい。もちろん、会社を休める場合、仕事内容が軽作業である場合は経口投薬でよいであろう。だが、そうでない場合はEpiの選択肢があることを患者に告げることである。
ただし、Epiのリスクが問題である。安全かつ失敗がないというまでに腕を上げている場合のみEpiを行えるわけであり、腕が上達していない場合、経口薬が有効と思えば、経口薬で行くしかない。どちらにしても患者のニーズによって治療法を選ぶべきであり、ニーズにより様々な選択肢を選べるように選択肢自体を多く持てるよう医師は普段から技術習得に精を出すことが望ましい。ここでは様々な選択肢を解説していく。
ブロック治療無効例
疼痛治療を行う前に、治療無効例とは何か?を具体的に理論的に知っておくべきである。なぜか?それは医師たちは治療が無効か有効か?自分の価値判断のみで判定していることがあまりに多く、そのため治せるものさえも途中であきらめて無気力治療しかしない者があまりにも多いからである。その逆もある。治療無効と判定されているのに、お金儲けの為に延々と同じ治療を繰り返す者もいる。交通事故後のリハビリなどはその典型であろう。そうした不誠実さに毅然とした態度で臨むためにも、治療の効果判定は厳密に行うべきと考える。次の図はブロック治療の効果ありとなしの基本的なパターンである。
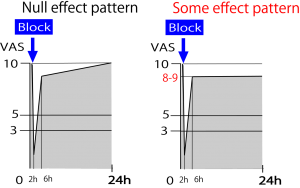 一般的に「治療効果あり」とは「24時間経過しても改善効果が持続している場合」をいう。ただしこれには厳密な定義があるわけではない。改善効果とはどの程度のことを言うのか?の定義がない。ここでは心情的に1割以上の改善があれば「効果あり」とみなすとする。
一般的に「治療効果あり」とは「24時間経過しても改善効果が持続している場合」をいう。ただしこれには厳密な定義があるわけではない。改善効果とはどの程度のことを言うのか?の定義がない。ここでは心情的に1割以上の改善があれば「効果あり」とみなすとする。
通常、局所麻酔剤でブロックなどの治療を行うと、薬の半減期までに痛みは激減する。その効果は2時間程度続き、6時間程度で完全に消失する。このとき薬剤は局所にとどまっておらず、排泄されている。ブロック後6時間から24時間で痛みが完全に元に戻った場合、この治療法は効果なしと判断する(上図の左)。
これを真摯に受け止めるのなら、降圧剤や消炎鎮痛剤などこの世に存在するありとあらゆる経口薬のほとんどは「効果なし」の方に分類される。服用をやめるとすぐに元に戻るのだから。つまり治療になっていないわけである。薬効時間をDDSの進歩で延長出来たとしても、その薬効時間が終わった時に元に戻っているなら、それは治療ではない。
あなたが医師である限り、経口薬のほとんどが治療になっていないことを永遠に受け止めなければならない。そして医学者である限り、真に治療となるものを見つけ出し、探し出そうと努力し続けなければならない。それをしなければ学者ではない。
次に上図の右である。24時間の時点でVASが8-9なので「治療効果あり」と判定する。しかし、ここから先の治療をどうすればよいか?それは教科書には何一つ書かれていない。よって「治療効果あり」と出た時からが治療者(医師)の勝負が始まる。勝負とは「患者を治療しようとするどん欲さの勝負」である。
現在の保険医療では週に1回のブロック治療しか認められていないため、治療から1週間を経過した時点で痛みが完全に元に戻ってしまっていた場合「医療効果なし」と判定されてしまう。下図。
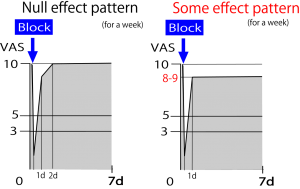 よって24h後に効果があったとしても1週間後に元に戻っていると効果なしと判定され、図の左は「治療効果なし」の方に分類されてしまう。しかし事実は違う。24h後は治療効果があるわけで、2日経過する前に繰り返し治療をすれば治る可能性がある。恐らく治療を毎日繰り返せば1週後には下の図のようになるであろうことが予想される。
よって24h後に効果があったとしても1週間後に元に戻っていると効果なしと判定され、図の左は「治療効果なし」の方に分類されてしまう。しかし事実は違う。24h後は治療効果があるわけで、2日経過する前に繰り返し治療をすれば治る可能性がある。恐らく治療を毎日繰り返せば1週後には下の図のようになるであろうことが予想される。
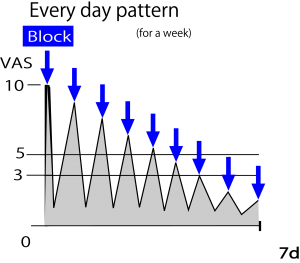 しかし、繰り返しの治療が保険医療制度で認められていないがために、治る可能性のある患者を見捨てることになる。現保険医療では切り捨てなければならない患者を治療するには、保険医療の制限を越えなければならずこの壁は想像以上に厚い。だが、実際に突発性難聴の治療にはこのような連日ブロック治療が行われている。治すためには保険制度を無視する場合もあるわけだ。
しかし、繰り返しの治療が保険医療制度で認められていないがために、治る可能性のある患者を見捨てることになる。現保険医療では切り捨てなければならない患者を治療するには、保険医療の制限を越えなければならずこの壁は想像以上に厚い。だが、実際に突発性難聴の治療にはこのような連日ブロック治療が行われている。治すためには保険制度を無視する場合もあるわけだ。
1週後に改善傾向持続パターン
何らかの治療を行い1週間後、改善傾向が少しでも続いていたのなら、その治療は十分に続ける価値のある治療と定義してよい。現保険制度(週1治療)でも治せる状態である。この治療を続けた場合、患者が病状を悪化させるような無理をしない限り治療の累積効果が期待できる。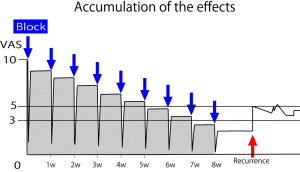 この図は週に1度のブロックを毎週継続した場合の治療経過である。VAS≦3とするまでに8週間もかかっている。8週以降、治療を止めたとしても、たまに患者が再燃(赤矢印)させたとしてもVASが平均的に5以上にはならない。よってこれを「軽快」と呼ぶ。
この図は週に1度のブロックを毎週継続した場合の治療経過である。VAS≦3とするまでに8週間もかかっている。8週以降、治療を止めたとしても、たまに患者が再燃(赤矢印)させたとしてもVASが平均的に5以上にはならない。よってこれを「軽快」と呼ぶ。
医師はこの図をあらかじめ予想して治療しなければならない。なぜなら、患者は性格上、このように治療期間が必要であることを耐えられない者もいるからである。初回の治療で将来的な治療効果はある程度予想できる。よって患者の性格も加味し、治療期間についても最初にムンテラしなければ治療はトータルで失敗する。
単純に1回の治療でVASが9割になるとするとVAS≦3になるに0.9×0.9×0.9×0.9×0.9×0.9×0.9=0.282と理論上7回の治療を必要とする。
しかしながらこの治療は毎週連続で行ってこそ得られる効果であり、患者が治療をさぼれば効果は振り出しに戻ることもある。その時に「治療効果なし」と判断するような短気を起こせば、患者も医師も救われない。
問題はこのパターンの症例では、根気よく治療すれば必ず治るという実績を積むことで、それ以外ではいくら理論で説明を受けたとしても治療者は患者が治ることの確信を持てないことである。私は毎週ブロックを行い7~80回目で軽快したなどという実績も積んでいる。繰り返し治療をすれば治るということを我が身で理解している。しかしながら一般的な医師に1年も2年も毎週連続で効果があるとは限らない硬膜外ロックを続けていける根気があるだろうか。いや、ない。
そして実際に「繰り返しの治療を行えば、難治性の痛みも治していける」ということを治療者が理解しているとしても、会社の事情で週1回の継続的な通院が不可能な労働者もいる。そういう患者には手術的な治療を紹介しなければならない場合もある。つまり、社会的な事情により治療法が限定されることも認識しておかなければならない。
このように治療の積み重ねで軽快させて行く方法は治療者(医師)に相当な忍耐力が必要になる。患者に「積み重ねていくと治っていくこと」を終始説得していくことは自分を信じられない場合は良心が傷むからだ。人間的に未熟な患者もいる。すぐに治らなければ医師を罵倒することもしばしばある。それらに耐えることも含め治療の一環と心得なければならない。
治療効果なしの理由を考える
下の図は治療の効果がなしと判定される4つのパターンを示している。どれも薬剤の効果時間のみ除痛効果があって、その効果は24時間以上継続されていないパターンである。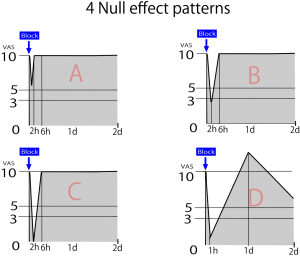 ABCDは効果なしと言ってしまえばどれも同じに見えるが、なぜ効果がないのか?を考えない医師はこれらのパターンの患者を治すことは一生かかってもできない。
ABCDは効果なしと言ってしまえばどれも同じに見えるが、なぜ効果がないのか?を考えない医師はこれらのパターンの患者を治すことは一生かかってもできない。
A:ブロックミスのパターン
ブロック注射が狙ったところに注入できていない場合も、多少の浸潤効果で痛みを少しだけ軽減させるがその効果はせいぜい2時間以内である。ブロックミスの場合もそうだが見当違いの場所へのブロックもこれと同じパターンとなる。つまり、手技的なミスか診断ミスがこのパターンの無効例であり、その責任は完全に医師にある。B:原因疾患が複数のパターン
ブロックはある程度効果を示すが完全に症状がとれない。そして効果時間は少し長めではあるが24時間以内というパターン。このパターンは例えば膝関節痛+坐骨神経痛の合併などで起こる。治療者(医師)は患者の膝関節にブロックを行う。膝からの痛覚信号が減少すれば坐骨神経経由の膝痛も低下する。しかし坐骨神経痛は膝関節外からの痛覚信号も拾っているため、痛みが完全には抜けきらない。坐骨神経痛の根本治療ができていないため効果がすぐに切れる。中枢感作でよくみられるパターンである。C:原因が多数のパターン
ブロック後、一度症状が完全に消失する。それはブロック場所が適切である証拠でもある。見当違いの不適切な場所へのブロックでは症状の完全消失は私の経験上あまりない。しかしながら、まだどこかに原因疾患が隠れている場合、治療効果は不十分となり持続しない。このパターンの場合、あとひといき、原因箇所を見つけ出して加療すれば軽快させることができる可能性がある。 例えば、肩関節周囲炎+肩関節炎+上腕二頭筋腱炎+頸椎症性神経根症の4つの複合パターン。この場合、肩峰下滑液包ブロック、関節ブロック、腱鞘内ブロック、頚部神経根ブロックの4つ同時ブロックを行えば、治療効果が24時間以上持続するようになる。が、4つのブロックを同時に行う医師など私くらいしかいないだろう。ハードルは高い。D:リバウンドのパターン
ブロック後、一時的に疼痛が治療前よりも強くなることがある。これは中枢感作を起こしていることの証拠であろう。詳しくは「神経ブロック後のリバウンドの病態生理調査」を参。しかしながらこのパターンは治癒傾向の証である。患者には恨まれるが喜ばしい徴候である。効果なし=医師の力量不足
効果なしパターンはどれも医師の診断の甘さ、治療への貪欲さのなさの結果であると戒めていい。もちろん、自分の考えが全く及ばない他の疾患の合併もありうる。しかしながら、一度に多数箇所をブロックすることでしらみつぶしに原因疾患を除外していける。除外すれば他科に譲る時でも参考になる。効果がない=治療をあきらめる、のは医師として恥だと思うべきである。もちろん恥をかいてもいい。だが恥をかく回数を減らす努力は最低限すべきだろう。そうは言っても、この辺の概念は医学書を越えている。よって己の勘と探究心と精神力のみが頼りとなる。基礎医学者に臨床医の現場は理解不能
蛇足だが…私はある神経生理学者とメールでやりとりをした際、「私はブロックで患者を治すことで病態生理を推論している」というようなことを述べた時に「中枢をブロックすれば原因場所と不一致のブロックでも痛みはとれる。先生がハンサムなだけでも患者の痛みはとれる」とバカにされたことを覚えている。「原因箇所と離れたところにブロックをすると痛みは一時的にはとれるが完治はしない。私は完治させて病態を検証し、原因箇所を同定している。」と反論したが、馬の耳に念仏であった。机上の空論ばかりを勉強している者は治療という概念が全く欠如しており、話がかみあわないことを知った。基礎と臨床の溝は大きい。我々は臨床医である。「患者を治してなんぼ」であることを肝に銘じておきたい。
効果なしを効果ありにする治療
再度厳しいことを言うが、ブロック治療をして効果なしとなってしまう責任は99%医師側の責任である。診断技量と治療技量のなさであると心得てほしい。ここでは効果なし→効果ありとするテクニックを解説するが、この解説を読んだくらいで診断技量・治療技量が上がるというほど世の中甘くない。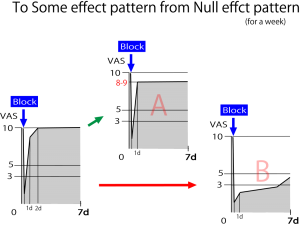 この図の左は治療後2日でVAS=10となってしまう効果なしパターンであるが、これをパターンAやパターンBへと導くパターンを述べる。
この図の左は治療後2日でVAS=10となってしまう効果なしパターンであるが、これをパターンAやパターンBへと導くパターンを述べる。
このようなパターンは神経痛治療でよくみかける図である。臀部が痛いのでトリガーポイント注射をする。注射は1~2日は効果があるがすぐに元の痛みに戻る(左のパターン)。そこで仙骨部から硬膜外ブロックを行うとパターンAへと移行し、若干の治療効果が出始める。さらに腰部硬膜外ブロックへと治療法を変えるとBのように治療効果が上昇する。
このように効果の高い治療法へと変化させて行けば「効果なし」を「効果あり」「著効」にまで改善することができる。中には腰部硬膜外ブロックを行っても「効果なし」のパターンになる症例もある。そのような場合は仙骨部硬膜外ブロック+腰部硬膜外ブロック+神経根ブロックと、1度に3つのブロックを行い「著効」へと導く。私は実際にそうやって難治性の神経痛を改善させてきた(無論、保険請求はできないのでサービスで行った)。治療する側に根性さえあれば難治性の疾患も寛解に導入できることを私が身を持って証明してきた。
上図の左のパターンでは、治療を何度行っても寛解に導くことはできない。逆にパターンAやBであれば保存的に治せる。つまり「治るか治らないかの境目」が24hから48h後の改善状態の残存にかかっていると言える。
ただし、障壁は保険制度である。そして頭の硬い教授陣である。高齢化社会を根本的に救うには保険制度自体を改革しなければならない。治療回数の制限を緩めない限り、こうした治療法は普及しない。ここを緩めれば、手術や介護が必要な患者が激減し、医療費はもっと節約できると確信するが、そのためにはエビデンスを出さなければならない。私もするが皆にも協力してほしい。
寛解導入から治癒へ
私は「治癒」という状態をVAS≦3が1カ月以上無治療状態で継続すること、と定義して治療にあたっている。1カ月以上経って症状がひどくなる場合は「再燃(再発)」と定義している。この「治癒」状態にするための工夫を毎日毎日考えて治療してきた。まず大切なのは導入であり、導入が先ほどのパターンAであると治療は長期化する。パターンBであれば4~5回で治癒も可能である。AとBを比較したものが次の図である。 パターンBでは治療の累積効果が高く数回の治療で「治癒」状態にまで導くことができる。よってパターンAをどのようにすればパターンBに導くことができるか?が医師の技量にかかっている。私はブロックの技術がスピーディで正確であることを活かし、「下手な鉄砲、数打ちゃあ当たる」方式で肉弾戦でAからBに導いている。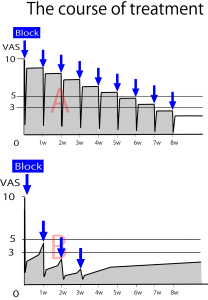
パターンAからBへの導入方法
AからBへと導くことは、実はたやすくない。それはお金とリスクと患者が障壁となるからである。お金とは保険制度のこと。保険では回数も使用薬剤も制限されていて、とてもとてもBに導くことができない。リスクは治療薬・治療方法を強くすれば当然ながら厳しくなる。よって厳重なリスク管理をしなければならなくなる。患者とは、治療の受けて側に治療を拒否されること。インフォームドコンセントとはいうものの、それをしっかり理解できる能力が低い者もいれば、私の腕を信じない者もいれば、怖がりで注射を受けられない者もいる。AからBへ導く方法の一つとしてステロイドの使用があることを念頭に置いていただきたい。ステロイドは薬価が安く、効果が強力。しかし副作用の管理が難しいため否定されてきたいわく付きの優秀な薬である。
ステロイドはリスク管理をしっかりすることで、やっと使える薬だが、リスク管理は想像以上にややこしい(面倒くさい)。だが、患者を治したいのなら面倒であることの覚悟を決めて使うことを必要になる(「神経ブロックに対するステロイドの有用性調査」を参)。
最近ではレミケードなどの「ステロイドよりもさらに作用も副作用も強力」な生体製剤が開発され、これの効果は驚異的である。しかしながらこの薬は値段が圧倒的に高い。そのため副作用を過小評価して世界中で使用されている。私はこの圧倒的に値段の高い薬を平気で湯水のごとく使用していることにとても違和感を覚える(リスク管理も十分とは言えないのに…)。懸念すべきは、治療効果に酔いしれて、リスク管理を怠って強力な治療を思慮浅く行う医師が増えることである。