はじめに
脊髄脊椎不適合症候群は私が個人的に脊椎の研究を深めるために臨床上どうしても分類が必要だったために定義したものであり、脊椎外科学会で認められている概念や定義とは全く関係がないことを宣言しておく。が、私の中では理論構築が完成しており、脊髄脊椎不適合という概念がほぼ間違いなく存在しているという確信を得ている。ただし、医学書には掲載されていない新たな概念であり、これらの定義を使用する際は仮説の領域を完全には脱しきれていない理論であることを承知して使用してほしい。新たな概念を詳しく知りたい方は「研究」>「脊髄緊張の生体力学」をご覧ください。脊髄脊椎不適合症候群とは
脊髄やそれを包む硬膜管の長さよりも脊椎(脊柱管)の全長の方が長いと脊髄(硬膜管)と脊柱管の不適合が起こる。それによって脊髄や神経根が張力を受けて生じる様々な病態を総称して脊髄脊椎不適合症候群と定義する。 平山病はこの症候群の概念の一部であると思われる。 この病態の基本概念は脊髄と神経根の緊張である。さらに緊張は脳幹に及び、脳神経核に血行不良や炎症を生じさせ、様々な不定愁訴を生じさせる。硬膜菅はHoffmann靭帯などによりゆるやかに椎体と固定されているが強い牽引力には抗しきれず、例えばむち打ち損傷の時などには硬膜感が尾側に引っ張られ、その牽引力は脳幹にダイレクトに及ぶ。 今まで原因不明とされていた突発性難聴、三叉神経痛、顔面神経麻痺、自律神経失調症、本態性高血圧などは前傾姿勢による脊髄脊椎不適合症候群の一部である可能性が高い。 その病態のさらに根底には脊髄・脳幹の中枢感作があると思われる(「中枢感作について理解を深める」参)。脊髄脊椎不適合症候群の原因
学童期に明らかな誘因なく頭痛・肩こり・腰痛・四肢の痛み(しびれ)を訴えて整形外科に来院した患者はほぼ全員に脊椎のアライメント異常や破格が存在することを私は発見している(ほぼ全員というのはそれを看破できる高度な診断能力を要する。静的・動的なアライメント異常や椎体の縦横比や形態の異常、ローテーション異常や仙椎の椎孔の数まで読む能力が必要)。 特に多い破格は移行椎、二分脊椎、第5腰椎の仙椎化、第1仙椎の腰椎化、胸椎の前弯化・頸椎の後弯化などである。 これらの破格と誘因なき学童の不定愁訴は驚異的に一致する。驚異的とは100%に近いという意味でありエビデンスを提示する必要もない程である(看破する診断能力さえあれば全員のXP異常を確認できるからである。これを証明するには厚生労働省の協力が必要)。 つまり、脊椎脊髄不適合症候群の実態は、脊椎の破格という先天異常がほとんどであると推定する。特に仙尾骨付近には多椎が少なくない(仙骨孔が5つある)。椎体一つ分多いため脊椎の全長が長くなり、脊髄に過度の緊張がかかりやすいと推測している。脊髄は脳幹までつながっているため、椎体一つ分仙骨が長いだけで、その影響は脊髄に緊張をもたらし、脳幹まで牽引力が及ぶと推測(Hoffmann靭帯はそのストッパーになっているが弱い)。 よって成長痛をきたして整形外科に来院した学童に、懇切丁寧に頭痛・めまい・耳鳴り・顔がほてる・発汗異常・視野の異変などがないかどうかを訊ねると、相当な高率でこれらの症状を合併していることが判明する。問診すればわかる!脊髄脊椎不適合症候群に脊柱彎曲が必発
椎体や椎間板は脊髄や硬膜管の全長を無視して自分勝手に(まるで癌のように)成長することはない。すなわち硬膜管の適度な緊張が椎体や椎間板の成長を制御しているはずである。ならば、多椎や移行椎、二分脊椎、分離症、未熟な形の椎体などがあり形態学的に不完全な脊椎は脊髄・硬膜管の成長を邪魔せずに調和を保って成長できるだろうか?という単純な疑問に突き当たる。「否」。エビデンスを待つ以前に、健常な脊椎で生まれた人と比べて、脊髄長と脊椎長の不均衡が起こる確率が高いことは容易に推測できる。 以下に「肩こり・腰痛」で来院した13歳女性のXPを示す。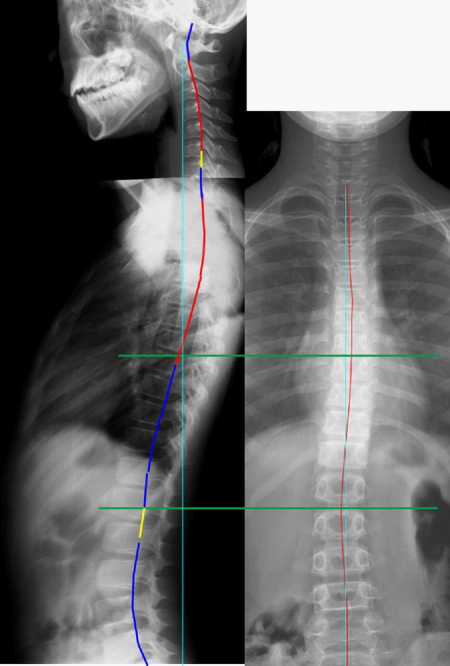 左:赤=Kyphosis、青=Lordosis、黄=Straight
まずはじめに、「肩こりと腰痛」を主訴に来院した学童の胸椎のXPを撮影する医師は皆無であろう。その理由はコアリンク(Core link)という考え方が脊椎外科医に乏しいからである(首も背中も腰も脊椎・脊髄というつながりをもつ一つの器官であるという考え方、そして腰痛であっても脊椎全体を見て考察する思考)。
本症例では胸腰椎移行部に軽度の脊柱側弯(T11-L3,Cobb10.5°)があるが「側弯は症状には関係ない」として普通に見過ごす所見である。だがここには重要な所見が隠れている。それはT8-L1で胸椎がLordosis(前弯)になっている異常である。ちなみにこのXPは立位で撮影しているが、側臥位で撮影した脊椎の写真には診断価値がない(「腰椎XPは立位で」参)。
本症例は側弯の変化率が高いT9-L1で見事にLordosisとなっている。
さて、なぜ側弯箇所でLordosisになるのか?の基礎的な理論構築が現脊椎学には皆無である。そこで私は敢えて言う。Lordosisの理由は「脊髄・脊髄不適合の是正」にある。
脊椎が側弯することもLordosisになることも脊柱管内直線距離を短縮させるための必然である。以下にその説明をする。
XPの右図では髄核の中心が通過するラインを赤、直線距離を青ラインで示している。もしもこの患者に側弯がなかったとしたら、赤のラインが脊柱管内の距離になる。側弯のおかげで脊髄が青ライン上を走行し、距離を縮めることができている。Lordosisも同じ意味である。後弯であれば脊柱管内距離は伸びるが前弯なら縮む。このアライメント異常のおかげで硬膜管の走行距離は約2cmほど短くできる。つまり本症例では脊柱管内の距離を2cm縮め、硬膜管の過緊張を緩めるために胸椎の側弯と前弯が起こっていると考える。
左:赤=Kyphosis、青=Lordosis、黄=Straight
まずはじめに、「肩こりと腰痛」を主訴に来院した学童の胸椎のXPを撮影する医師は皆無であろう。その理由はコアリンク(Core link)という考え方が脊椎外科医に乏しいからである(首も背中も腰も脊椎・脊髄というつながりをもつ一つの器官であるという考え方、そして腰痛であっても脊椎全体を見て考察する思考)。
本症例では胸腰椎移行部に軽度の脊柱側弯(T11-L3,Cobb10.5°)があるが「側弯は症状には関係ない」として普通に見過ごす所見である。だがここには重要な所見が隠れている。それはT8-L1で胸椎がLordosis(前弯)になっている異常である。ちなみにこのXPは立位で撮影しているが、側臥位で撮影した脊椎の写真には診断価値がない(「腰椎XPは立位で」参)。
本症例は側弯の変化率が高いT9-L1で見事にLordosisとなっている。
さて、なぜ側弯箇所でLordosisになるのか?の基礎的な理論構築が現脊椎学には皆無である。そこで私は敢えて言う。Lordosisの理由は「脊髄・脊髄不適合の是正」にある。
脊椎が側弯することもLordosisになることも脊柱管内直線距離を短縮させるための必然である。以下にその説明をする。
XPの右図では髄核の中心が通過するラインを赤、直線距離を青ラインで示している。もしもこの患者に側弯がなかったとしたら、赤のラインが脊柱管内の距離になる。側弯のおかげで脊髄が青ライン上を走行し、距離を縮めることができている。Lordosisも同じ意味である。後弯であれば脊柱管内距離は伸びるが前弯なら縮む。このアライメント異常のおかげで硬膜管の走行距離は約2cmほど短くできる。つまり本症例では脊柱管内の距離を2cm縮め、硬膜管の過緊張を緩めるために胸椎の側弯と前弯が起こっていると考える。
脊髄脊椎不適合を生じさせる破格
私は「学童期に明らかな誘因なく頭痛・肩こり・腰痛・四肢の痛み(しびれ)を訴えて整形外科に来院した患者はほぼ全員に脊椎のアライメント異常や破格が存在する」と述べた。しかしながら破格を診断するには「破格にどのようなタイプがあるのか?」を知っておかなければ無理である。普通に整形外科の教育を受けていただけでは破格のタイプを診断することはできない。よって学童期に不定愁訴を訴えた患者の脊椎をXPを撮影しても、一般的な整形外科の専門医には「異常なし」にしか見えないものである。これでは脊椎脊髄不適合を診断することは永遠に無理である。 まず本症例で破格を見破るための軽いエクササイズを行う。下のXPは本症例の腰椎の正面XPである。軽度側弯がある以外に異常を見つけられるかどうか?よく診てほしい。 まあ、恐らく誰ひとりとして異常を見つけられないと思われる。その理由は破格というものの存在を教えられている医師がいないからだ。解答は以下。
1、L5の位置が高い位置にあり過ぎる。
2、S1のL6化が起こっている。
下の図で黄色がL5、赤色がS1である。
まあ、恐らく誰ひとりとして異常を見つけられないと思われる。その理由は破格というものの存在を教えられている医師がいないからだ。解答は以下。
1、L5の位置が高い位置にあり過ぎる。
2、S1のL6化が起こっている。
下の図で黄色がL5、赤色がS1である。
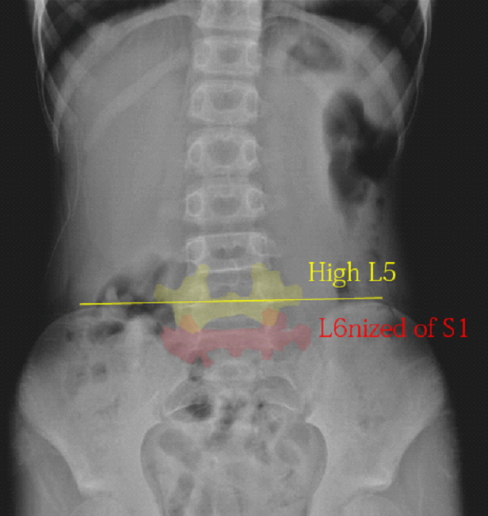 腸骨上端のJacoby line(成長線を考慮してやや上方にライン取りした)よりもL5横突起が下にあるのが普通であるが本症例ではそれよりも高い位置にある。赤色のS1は左横突起がS2から分離しており、腰椎と仙椎の中間の形態をとっている。いわゆる移行椎である。
S1が腰椎になろうとしているためにS1の縦横比の縦が長くなり、結果的にL5を上方に押し上げている。何がイイタイかそろそろわかるだろう。このS1のL6化のせいで脊椎全長が数cm長くなってしまっているのである。これにより脊髄脊椎不適合が生じていると考えられる。このような破格を診断できる整形外科医はおそらくいない。
脊椎の方が脊髄全長よりも数cm長いため、生体は恒常性を保つために胸椎で側弯+前弯となり数cmの距離を縮めようとしている。ここまで読めなければ破格を診断できたことにならない。たかが腰仙部の破格ではなく、破格が脊椎全体に影響を及ぼすことを推測できなければ脊椎を語れない。それがコア・リンクの考え方。
もう一度言うが、私は「誘因ない不可解な痛み・不定愁訴」で来院した学童のほぼ全員に破格があることをつきとめている。つまり、不可解ではなく、原因と理由をほぼつきとめた上で診療しているという意味である。破格にはどういう種類があるのかは別途「腰椎の破格」で述べるのでここでは省略する。
これまで脊柱側弯症を「特発性脊柱側弯症」と述べていたが、決して特発ではないことがわかるだろう。理由あって曲がっている。本症例ではS1のL6化による脊髄脊椎不適合が原因であると推測する。
ただし、Cobb角が40°、50°と強く曲がっていく理由は私にもわからない。そこまで曲がっていくには他の理由もあるだろうと推測する。
腸骨上端のJacoby line(成長線を考慮してやや上方にライン取りした)よりもL5横突起が下にあるのが普通であるが本症例ではそれよりも高い位置にある。赤色のS1は左横突起がS2から分離しており、腰椎と仙椎の中間の形態をとっている。いわゆる移行椎である。
S1が腰椎になろうとしているためにS1の縦横比の縦が長くなり、結果的にL5を上方に押し上げている。何がイイタイかそろそろわかるだろう。このS1のL6化のせいで脊椎全長が数cm長くなってしまっているのである。これにより脊髄脊椎不適合が生じていると考えられる。このような破格を診断できる整形外科医はおそらくいない。
脊椎の方が脊髄全長よりも数cm長いため、生体は恒常性を保つために胸椎で側弯+前弯となり数cmの距離を縮めようとしている。ここまで読めなければ破格を診断できたことにならない。たかが腰仙部の破格ではなく、破格が脊椎全体に影響を及ぼすことを推測できなければ脊椎を語れない。それがコア・リンクの考え方。
もう一度言うが、私は「誘因ない不可解な痛み・不定愁訴」で来院した学童のほぼ全員に破格があることをつきとめている。つまり、不可解ではなく、原因と理由をほぼつきとめた上で診療しているという意味である。破格にはどういう種類があるのかは別途「腰椎の破格」で述べるのでここでは省略する。
これまで脊柱側弯症を「特発性脊柱側弯症」と述べていたが、決して特発ではないことがわかるだろう。理由あって曲がっている。本症例ではS1のL6化による脊髄脊椎不適合が原因であると推測する。
ただし、Cobb角が40°、50°と強く曲がっていく理由は私にもわからない。そこまで曲がっていくには他の理由もあるだろうと推測する。
頚・腰椎での後弯がC0/1、L5/S1の強前弯化を促す
下位頸椎での後弯、上位腰椎での後弯はそれぞれ頚髄と腰髄の全長を引き伸ばす。しかし、脊椎には伸びて緊張した脊髄を緩ませるための安全装置が実は脊椎の両端に設置されている。脊椎のアライメントを調べているうちに私はそれに気づいた。環軸椎(C0/1,C1/2)と腰仙移行部(L5/S1)である。 環軸椎(C0/1,C1/2)は滑膜関節と呼ばれ、他の椎間と異なる特殊な動きをする。すなわち椎間板がないので自由に動く(逆に言うと意識的にこの関節は動かせない)。特殊な動きというのは、頸椎を前屈させていくと延髄・頚髄移行部に張力が働き、その張力を緩めるためにC0/1が後屈運動するのである。私はこれを「奇異運動」と名付けた(詳細は「頚椎奇異運動についての調査」を参)。 C0/1,C1/2は脊髄の緊張が脳幹部に伝わらないようにするための「遊び部分」として存在し、張力が強い時は後弯化して脊椎の全長を短くすることに貢献すると推測する。 同様にL5/S1も構造上、自由に前弯化しやすいようになっている。たとえば腰椎を屈曲させる大腰筋は普通はL5には付着していない。横突起と腸骨を結ぶ腰方形筋も普通はL5にはついていない。よってL5は筋肉の収縮によって前屈するということがない。さらにL5の横突起は腸腰靭帯で腸骨に固定されており、回旋できないが前後弯は自由度が高い。 よってL5/S1は故意に後弯させることができないが、脊椎のアライメントによって自在に前弯しやすくなっている。 つまり、馬尾に緊張が強い場合、L5/S1は自在に前弯化して馬尾の緊張を緩和するように働く。これが腰仙部移行部の安全装置である。 安全装置はそれだけではない。実は仙腸関節は回転運動を行い仙骨が骨盤に対して自由に前後屈できるような仕組みになっている。 しかし、腰仙部に種々の破格があると、例えばL5が高い位置に存在し、L4との移行椎となっている破格では、腰方形筋や大腰筋がL5に付着する。よって安全装置は上手く働かなくなってL5/S1の前弯自由度が低下する。また、L5の位置が高いと靭帯が機能しなくなる。その結果、腰椎前屈時に馬尾が損傷して様々な神経痛を起こす。この病態にはヘルニアがある必要もなく、脊柱管狭窄症も必要ない。そんなものが全くない状態で、先天的な腰仙部奇形によって神経損傷は起こる。だからMRIを撮影しても異常なしと出る。 このような先天異常がある子供の脊椎が、成長期に脊髄の成長スピードに合わせて適度に成長してくれるだろうか?という疑問を持たなければならない。成長してくれなかった場合に成長痛をはじめ様々な不定愁訴が発症すると思われる。脊髄脊椎不適合症候群の3例
<症例1:37歳 女性> <主訴> 両上肢のしびれと痛み 握力低下 肩こり、背中・首の痛み、頭痛 <現病歴> 当院で腰椎椎間板ヘルニアの診断で2度Pedicle screwを用いた固定手術を行うが2回目の手術以降、上記主訴が出現。 <既往歴> 血糖値・コレステロール値・中性脂肪値が高いことが指摘されている(5年前から) <問診> 詳細に質問することで強い不眠に悩まされていることがわかった。また、中学生時代より肩こりがあり現在に至るまで肩こりが改善したことは一度もなかった。10年前から1日に数回顔が火照ることがあり、その際に手に発汗することもある。今回の現病歴とともに不定愁訴の頻度も増えたとのこと。 <現症> DTR:正常 Spurling test(±)、Phalen test(+)、握力:右15kg、左10kg、両上肢から手にかけてしびれ(C7エリア) <画像診断> 症例1の頚髄MRI、右のMRIは正常対照として30歳女性のもの(縮尺は同じ)。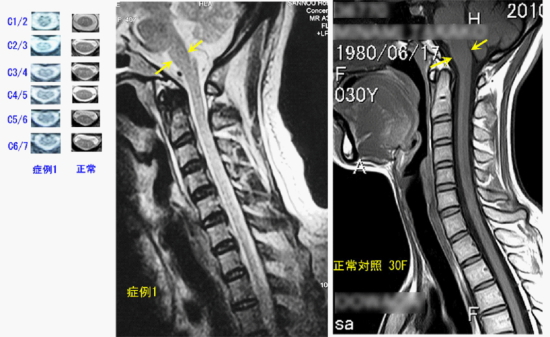 両者を比較すると、延髄の前後径が症例1で狭くなっている。各レベルでの横断面積はC1/2、2/3、3/4で症例1の方が小さい。が、C4/5、5/6、6/7では差がない。また症例1では脊髄が直線的でたるみがなく、縦方向に緊張がかかっていることが伺える。しかも上位頸髄のほうが下位頚髄よりも断面積が小さい。まとめると
矢状断面において
1、直線的 2、重力によるたるみがない 3、前後径が短い 4、延髄前後径が小さい
水平断面において
5、扁平 6、断面積の縮小、7、下位よりも上位頚髄で断面積が小さい
これらの所見は延髄・頚髄に物理的な強い張力がかかっていることの証拠と考える。
<治療>
上頚神経節ブロックと第7頚神経に傍神経根ブロック、両手根管内正中神経にブロックを行った。初回ブロックの際、冷汗を伴う貧血を起こした(臥床安静で軽快)。
<治療経過>
数回のブロック後、不眠、耳鳴り、めまいは完治した。しかし肩こり、上腕から手にかけてのしびれと痛み、および握力低下は、ブロック後5日間軽快しているが6日後から再燃しはじめるということを繰り返している。顔が火照る回数は週に数回に減少。現在も治療中であるが、徐々に症状は軽快している。
両者を比較すると、延髄の前後径が症例1で狭くなっている。各レベルでの横断面積はC1/2、2/3、3/4で症例1の方が小さい。が、C4/5、5/6、6/7では差がない。また症例1では脊髄が直線的でたるみがなく、縦方向に緊張がかかっていることが伺える。しかも上位頸髄のほうが下位頚髄よりも断面積が小さい。まとめると
矢状断面において
1、直線的 2、重力によるたるみがない 3、前後径が短い 4、延髄前後径が小さい
水平断面において
5、扁平 6、断面積の縮小、7、下位よりも上位頚髄で断面積が小さい
これらの所見は延髄・頚髄に物理的な強い張力がかかっていることの証拠と考える。
<治療>
上頚神経節ブロックと第7頚神経に傍神経根ブロック、両手根管内正中神経にブロックを行った。初回ブロックの際、冷汗を伴う貧血を起こした(臥床安静で軽快)。
<治療経過>
数回のブロック後、不眠、耳鳴り、めまいは完治した。しかし肩こり、上腕から手にかけてのしびれと痛み、および握力低下は、ブロック後5日間軽快しているが6日後から再燃しはじめるということを繰り返している。顔が火照る回数は週に数回に減少。現在も治療中であるが、徐々に症状は軽快している。
<症例2:27歳 男性> <主訴:強い肩こり、右手指のしびれ> <現病歴> 小学生高学年より肩こりがあったが放置。3か月前より右肩甲帯の痛みが強くなり、右の第2,3,4指にしびれ出現。接骨院に通院するが改善しないため外来受診。 <既往歴> 自律神経失調症・不眠症の診断で3年前から心療内科に通院し、リボトリール、デパス、レンドルミンなどの投薬を受けている。 <問診> 詳細を質問すると、めまい、耳鳴り、嘔気、頭痛が常にあり、顔が火照る、異常発汗も1日に数回あるという。さらに視野に暗点がしばしば出現し、緊張すると暗点が拡大するという症状もあるというが、治療法がなく放置されていた。 <画像診断> 症例2の頚髄MRI、右のMRIは正常対照として27歳男性のもの
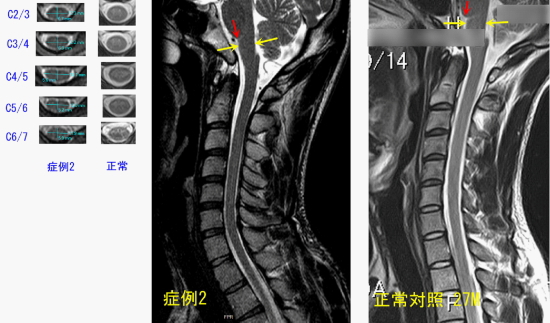 症例2を正常対照と比較すると、赤矢印の位置が(橋の下端が第4脳室の位置と比較して)低い。また、延髄の前後径が小さい。脊髄の断面積は常に正常対照よりも小さく、そして極めて扁平である。脊髄の走行は正常と比べて直線的である。
だが、ヘルニアなどの所見はなく、一般的な読影では異常なしとされる所見である。
<治療>
上頚神経節ブロックと右第7頚神経根ブロックを週に2回の頻度で1ヵ月間行った。初回ブロックの際、冷汗を伴う貧血を起こして倒れた(臥床安静で軽快)。
<治療経過>
ブロックを行うと明らかに熟睡できるようになった。その効果は4~5日続く。頑固な右肩甲帯の痛みは初回のブロックで軽快し、ほぼ完治。めまい、耳鳴り、嘔気、頭痛はどれも半分以下に改善された。しかしながら視野に出現する暗点に対してブロックは治療効果が全くなかったが根気よく治療すれば改善したかもしれない。。傍神経根ブロックは自律神経失調症の諸症状にかなり効果的ではあったが、全てを改善させることはできなかった。
症例2を正常対照と比較すると、赤矢印の位置が(橋の下端が第4脳室の位置と比較して)低い。また、延髄の前後径が小さい。脊髄の断面積は常に正常対照よりも小さく、そして極めて扁平である。脊髄の走行は正常と比べて直線的である。
だが、ヘルニアなどの所見はなく、一般的な読影では異常なしとされる所見である。
<治療>
上頚神経節ブロックと右第7頚神経根ブロックを週に2回の頻度で1ヵ月間行った。初回ブロックの際、冷汗を伴う貧血を起こして倒れた(臥床安静で軽快)。
<治療経過>
ブロックを行うと明らかに熟睡できるようになった。その効果は4~5日続く。頑固な右肩甲帯の痛みは初回のブロックで軽快し、ほぼ完治。めまい、耳鳴り、嘔気、頭痛はどれも半分以下に改善された。しかしながら視野に出現する暗点に対してブロックは治療効果が全くなかったが根気よく治療すれば改善したかもしれない。。傍神経根ブロックは自律神経失調症の諸症状にかなり効果的ではあったが、全てを改善させることはできなかった。
<症例3:24歳 女性> <主訴> 両上肢(上腕から手掌、指先まで)のしびれ <現病歴> 1週間前に乗用車運転中自らガードレールに接触し、その事故以来両上肢のしびれが出現し外来受診。 <既往歴> 特記すべきことなし <現症> DTR:正常 Spurling test(±) しびれは正中神経領域にほぼ一致 両肩こり・頭痛あり 幼少期から不定愁訴がなかったかどうか質問すると、めまい・耳鳴り・発汗異常・気分障害(キレやすい)などが小学生高学年からあった。現在も同様の症状があるが、それは今回の事故で発症したものではない。よって来院時の主訴としては訴えていなかった。 <画像診断> 頚髄MRI C1/2からC6/7まで全体的に扁平である。C1/2、2/3、3/4の断面積が正常対照と比べ小さい。頚髄が正常対照と比べ直線的かつ重力に逆らって背面が浮いている。延髄前後径も小さい。
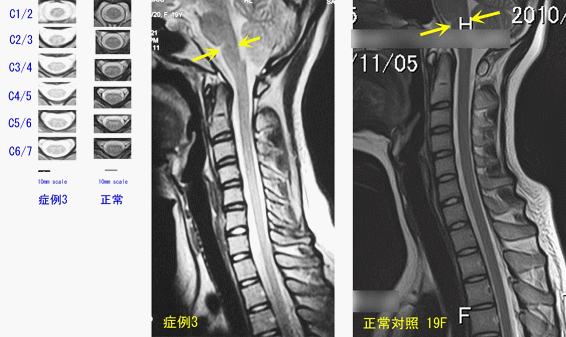 矢状断面において
1、直線的 2、重力によるたるみがない 3、前後径が短い、4、延髄前後径が小さい
水平断面において
5、扁平 6、断面積の縮小 7、下位よりも上位頚髄で断面積が小さい
<治療>
治療には上頚神経節ブロックと第7頚神経に傍神経根ブロックを行った。その際、貧血を起こして倒れたためブロック治療の継続をあきらめた。貧血は5分間仰臥位にしているだけで軽快した。
<治療経過>
それ以来外来受診しなかったため不詳。
矢状断面において
1、直線的 2、重力によるたるみがない 3、前後径が短い、4、延髄前後径が小さい
水平断面において
5、扁平 6、断面積の縮小 7、下位よりも上位頚髄で断面積が小さい
<治療>
治療には上頚神経節ブロックと第7頚神経に傍神経根ブロックを行った。その際、貧血を起こして倒れたためブロック治療の継続をあきらめた。貧血は5分間仰臥位にしているだけで軽快した。
<治療経過>
それ以来外来受診しなかったため不詳。
自律神経失調症と脊髄脊椎不適合症候群の関連性についての考察
上記の3症例は珍しい症例をピックアップしたわけではない。整形外科の外来ではよく見られる不定愁訴の患者であり、たまたまMRIをとっただけである。症状が似ている3目例をピックアップし、その3例のMRIを比較しただけである。意図してMRIが共通している3例を抽出したわけではない。 その3例がMRI上、正常対照に比べて異常な点が全て一致していたことには非常に興味深いものがある。 全員が様々な不定愁訴をかかえており、それらは学童期の時期からあったことも共通している。しかし、学童期からの症状は私が詳しく問診したから判明したことであって、普通に整形外科を受診した場合、主訴の治療だけとなり、過去に自律神経失調症様の症状があったことなど話題にのぼることもない。 特に、肩や手のしびれ・痛みなどを主訴とする患者に、めまいや耳鳴りの有無を質問する医師は皆無に近いだろう。肩こりにめまい、耳鳴りなどが合併することを認識している医師はいないのだから。 しかしながら頸肩腕症候群とこれらの不定愁訴(自律神経系?)の関連性はかなり密接である。その理由について研究成果を打ち立てた者は皆無であるが、私はその理由として脊髄や神経根に緊張があるはずだと以前から推測していた。 そしてこの半年で3例の同様な症例を経験したので3例のMRIについて、たまたま比較してみることにした。つまり、MRIで異常のある3例をピックアップしたのではなく、頸肩腕症と自律神経失調症様症状を併せ持つ3症例にMRIを行うと、共通点が浮かび上がってきたというわけである。この画像上の特徴の一致が7つもあるのが偶然である確率は非常に低い。 自律神経の神経核は延髄に存在するが、頚髄に強い牽引力が働けば、延髄にもその張力が伝わり、神経核に炎症が起こり、ここが中枢感作の状態になるであろうことを私は以前から予測していた。 中枢感作の出現様式は全く解明されていない領域のものであるが、おそらく、小さな刺激にも過剰な反応を示すと思われる。血管反射性ショック
この3症例は初回のブロック時、3例全員が貧血を起こして横になった。これを単なる偶然とするには無理がある。先ほど述べた「中枢感作によって刺激反応系が過敏となっていること」が原因で自律神経反射が過剰となり、注射時に軽いショックを引き起こしたと思われる(中枢感作を知りたいのであれば「中枢感作について知識を深める」を参照ください)。 ちなみに私は傍神経根ブロック(上頚神経節ブロック)を数千人に行っているが、ブロック時に倒れたのはこの3症例を含めて4例のみであった。もう一例は耳鳴り・めまい・肩こりで治療をしている78歳女性。 おそらく、小中学で朝礼の時に貧血を起こして倒れる者の多くが、このような脊髄・脊椎不適合による自律神経失調症を持っていると予測している。 私はこの過剰な血管反射の原因が自律神経(延髄)への緊張による神経損傷→中枢感作→刺激に対して過敏になる という仮説を立てて治療にあたっている。 <不眠症の根本原因は脳幹緊張症> また、睡眠の中枢である網様体賦活系も延髄から脳幹部にかけて広がっている。よって脊髄・延髄の牽引ストレスが引き金となって様々な感覚刺激が増幅されて網様体賦活系を興奮させることが不眠症の病態生理であるという仮説を立てて治療にあたっている。 そして肩こり・頭痛・めまい・耳鳴りと不眠症が合併している症例では、傍神経根ブロックを行うことでほとんど例外なく不眠症を改善させることができている。 ナルコレプシーも同様に脊髄脊椎不適合が原因であると推測している。よってナルコレプシーはブロックによって完治させることができると考えている。 もちろん、睡眠障害の全てが脊髄・脊椎不適合から由来しているわけではないので、治療としてブロックが万能であると言っているわけではない。だがブロックは、唯一、睡眠障害を完治させられる可能性がある手技である。おそらく睡眠障害の世界で唯一の治療法であろう。上頚神経節ブロックが自律神経失調症に効果を発揮するメカニズム
更年期症、自律神経失調症、睡眠障害など、これまで治療法がなかった分野の疾患をブロック注射で完治させることができることを私はこれまで臨床的に実証してきた。C2のレベルに行う上頚神経節ブロックの効果は驚くほど高い。 上頚神経節をブロックすると脳幹・延髄の血管が拡張して血流量が上昇する。そのため脳幹や延髄における循環不全が改善され、この領域の脳神経核の機能を改善させると考えている。 本ブロックがめまいや難聴にも効果があるのは、まさに内耳神経核への血流量が改善されるためだと思われる。 しかしながら、なぜ脳神経核の血流量が低下してしまったのかの原因は常に考えなければならない。私はそれが脊髄に加わる牽引力が原因であると以前から仮説を立てて研究してきた。 まだまだ解明には時間がかかるであろうが、解明されるされない以前に、治療効果がこれほどまでに絶大であるのであるから、この治療法を普及させない理由はない。だが普及させるためには様々な実績データが必要であった。そして今もそのデータ集めに奔走している。 さて、一般的には認識されていないが、寝たきりの高齢者が些細な刺激に対して叫び声を上げで痛がる症状は視床痛であろう。これは視床レベルで中枢感作が起こっているものと推測する。視床レベルの中枢感作の原因もまた血行障害と思われ、上頚神経節ブロックが有効と考える。腰椎固定術後の頚椎症状
先ほどの症例1では2度目の腰椎固定術後から頸椎由来の症状が強く出るようになった。この因果関係を証明するものは何もない。が、仮に腰椎固定術と因果関係があるとすれば、固定術の際に椎間にブロックを挿入し、椎間距離が開いたことが原因になっていることを考えている。つまり腰椎の全長が固定術後にながくなったために脊髄脊椎不適合がさらに悪化しことが原因になっているかもしれない。腰椎では脊髄への牽引力が高まり、そのしわよせのために頚髄がさらに下方に引っ張られている可能性を考える。 この私の仮説をおとぎばなしとして笑い飛ばすのはかまわないが、そうしている間は脊椎手術が進歩しない。実際に彼女の場合、脊椎の固定術後に症状が悪化しているのだから。 椎間にブロックをはさみ、椎間を広げる術式は、広く一般的に行われているが、それによって脊髄が強い緊張を受ける可能性があることを考える能が、残念ながら現脊椎外科学にはない。そういう視点でもう一度、術後に症状がひどくなった症例を研究すれば真実が見えてくるかもしれない。脊髄脊椎不適合の画像上の特徴
脊髄が強い張力を受けている証拠、サインは頚髄・胸髄・腰髄に限らず次のような特徴がある。 1、直線的 2、重力によるたるみがない 3、前後径が短い 水平断面において 4、扁平 5、断面積の縮小 ただし、扁平は神経根による牽引を意味しているので必ずしも必須項目ではない。 これらのサインがあれば脊髄に過度の張力がかかっていると物理的に断定できる。ただし、腰髄では馬尾となっているのであてはまらない。そのかわり腰髄では硬膜管の尾側端の尖鋭化が認められる(ここでは詳しくは述べない)。 つまりMRIでおおよその診断がつく。 また、脊髄の牽引が、長時間の前傾姿勢やむち打ち事故など、外的な要素が原因となった場合、MRIには脊髄脊椎不適合の証拠は全く出現しないことも考慮に入れておく。 ただ、脳幹部分にまでその緊張が及んでいるかどうかについては私の知識では推測できない。脊椎・脊髄不適合症候群の予防
脊椎は前屈すると脊柱管の走行距離が長くなるシステムを持つ。これは人間に限らず陸棲せきつい動物すべてに共通している。この意味を本格的に知りたいのであれば「脊椎の基本」「背骨のお話し」を参照してほしい(かなり長文であるが)。これらを読めばせきつい動物になぜせきついが進化したのかの意味までわかり、脊椎がなぜあのような形態をしているのかを深く理解できる。よってここでは省略するが、脊椎を前屈させると脊髄が尾側に引っ張られるとう宿命は陸棲せきつい動物に共通の弱点となっている。キリンがなぜ首を曲げて地面の水をたやすく飲めないのかの理由もわかる。 すなわち、脊椎脊髄不適合症候群は前屈・前傾で悪化する。 よって私の外来では脊髄の緊張が強いと思われる患者全員に前傾姿勢、前屈を可能な限りしないことを命じている。 ところが神戸枕なる頸椎の前屈を強制するような枕が市販されていることに非常に驚いた。脊椎外科医が推奨しているというのであるから開いた口がふさがらない。まあ、確かに高齢者は身長がら短縮するので脊髄の緊張は低下する。加えて椎間孔が狭くなるので症例を限定すれば神戸枕も悪くはない。だが、普通の人に使えば脊髄が緊張して脳幹・延髄などにも血行不良が起こる。しゃしゃりでたくはないが枕の制作や指導に私が口をはさまざるを得ないではないか。 彼らのような脊椎外科医が「脊髄を前屈させて緊張させて」生じる病態を全く理解していないことは明らかであり、そういう外科医たちが脊椎の手術をしていると思うと背筋が寒くなった。 私は彼らを批判するつもりはない。おそらく世界の脊椎外科医が脊髄緊張症の存在を知らないだろうから無知を責めてもしかたがない。だが、彼らの手術を受けたところで脊髄緊張による症状は改善しないので患者の被害状況を考えると黙ってもいられない。複雑な心境である。まとめ
- 脊髄が尾側に引っ張られることによって脳幹・脊髄・神経根などが張力を受け、ちょっとした外力で引きちぎり損傷的な外力を受けることはたやすく想像がつく。人の脊椎ではそうした外力に抗するためにC1/2とL5/S-仙腸関節がショック九州に働く。しかし、脊椎の破格のためにそうしたシステムが作動しにくい個体は外力に対して脳―脊髄―神経根系が非常に脆弱となる。そしてヘルニアも脊柱管狭窄もないのに種々の神経痛が発症する。脳幹が引っ張られれば脳幹の血行不良のために種々の脳神経核の症状が現れる。 しかしながらこの一見当たり前に思える脊椎の生体力学的概念は、現脊椎学には皆無に等しく、脊椎脊髄不適合症候群の患者に意味のない脊椎手術を施しているという現状がある。 当然ながら私のこのような意見は世界中の脊椎外科医から猛反発を食らうことが予想されている。したがって私は生半可な研究ではこの反発に潰されると思い、8年以上の歳月をかけて具の根も言わせぬほどに研究し論文をストックした。世界中の被害者を救済するためである。 私の意見は推論の域を脱していないため、どう反論していただいても構わない。そうした議論が脊椎外科を進歩させることは明らかであるので大歓迎である。